حمله قلبی (سکته قلبی)
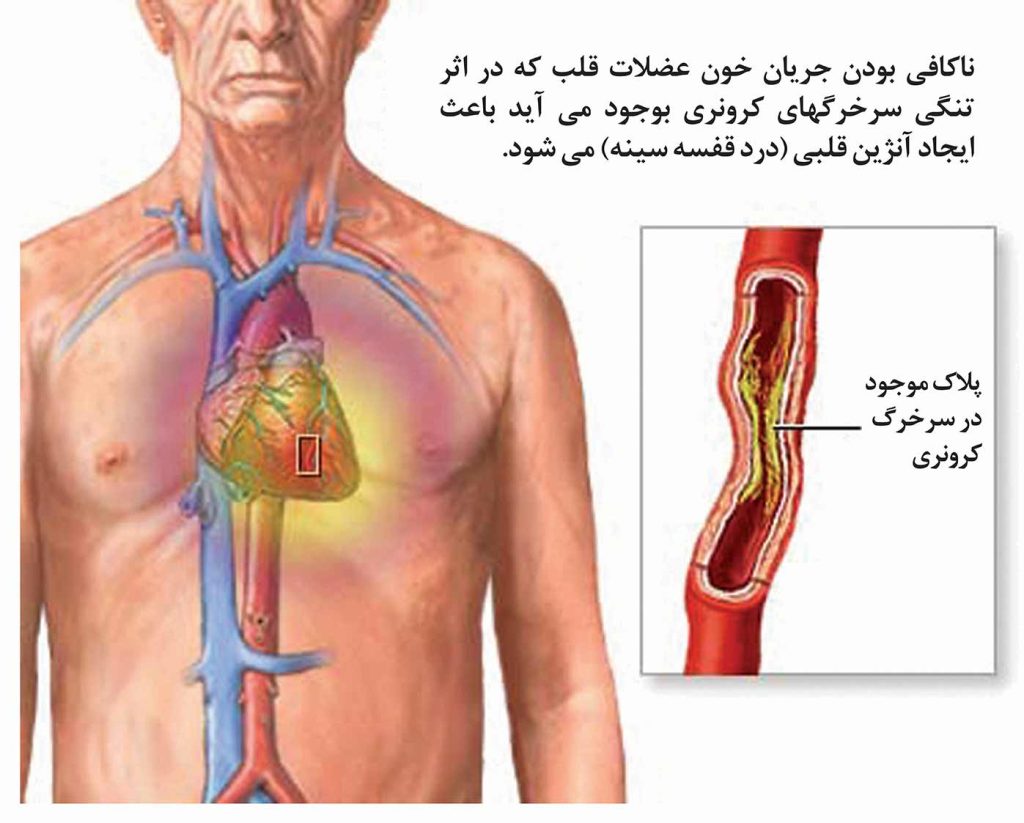
حمله قلبی زمانی رخ میدهد که جریان خون مملو از اکسیژن به بافت عضله قلب قطع شود. انسداد سرخرگهای کرونری (سرخرگهای تغذیهکننده عضلات قلب) باعث قطع جریان خون عضله قلبی میشود.

حمله قلبی زمانی رخ میدهد که جریان خون مملو از اکسیژن به بافت عضله قلب قطع شود. انسداد سرخرگهای کرونری (سرخرگهای تغذیهکننده عضلات قلب) باعث قطع جریان خون عضله قلبی میشود.
بدون اکسیژن و مواد مغذی، عضله قلب میمیرد. مراقبتهای فوری پزشکی ممکن است جریان خون را دوباره برقرارکرده و از آسیب بیشتر جلوگیری نمایند، ولی بافت مرده عضله قلبی را دیگر نمیتوان احیا نمود. کاهش جریان خون،”ایسکمی” نامیده میشود. ایسکمی میتواند عضله قلب را تضعیف کرده و یا حرکت عضله قلب را کاملا متوقف نماید. اگر خونرسانی عضله قلب به شکل طولانی مدتی کاهش یابد، بافت عضله قلبی میمیرد، بنابراین ایسکمی یک مورد اورژانس پزشکی تلقی میشود. شدت حمله قلبی به وسعت بافت قلبی صدمه دیده و محل آسیب دیدگی بستگی دارد.
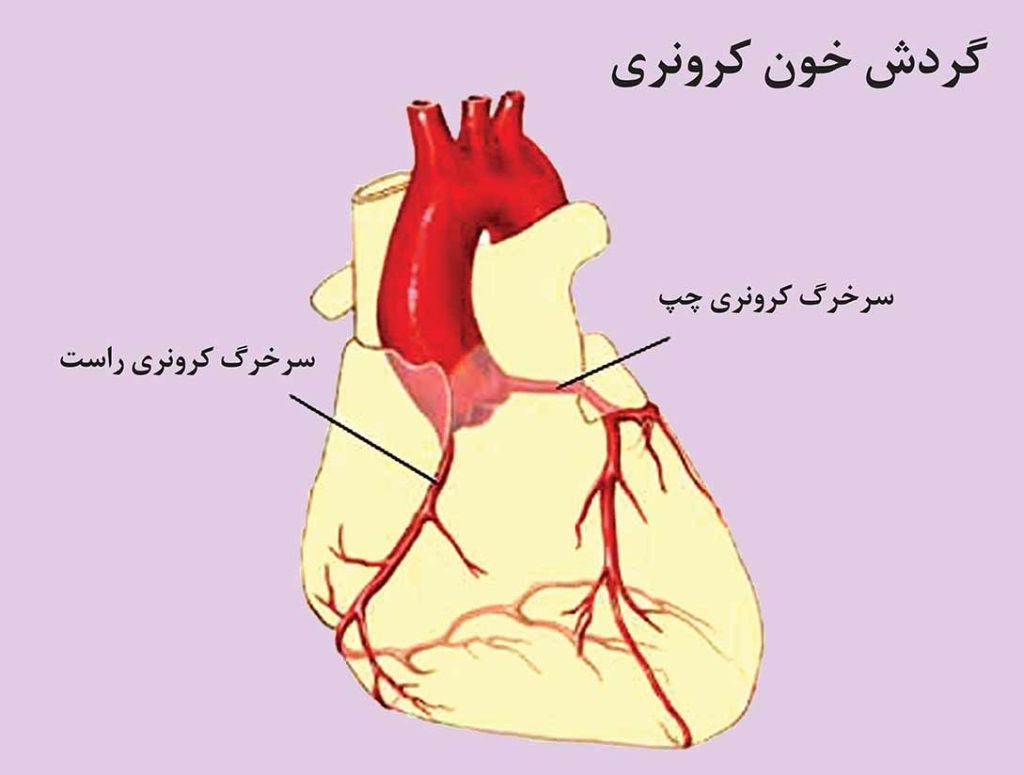
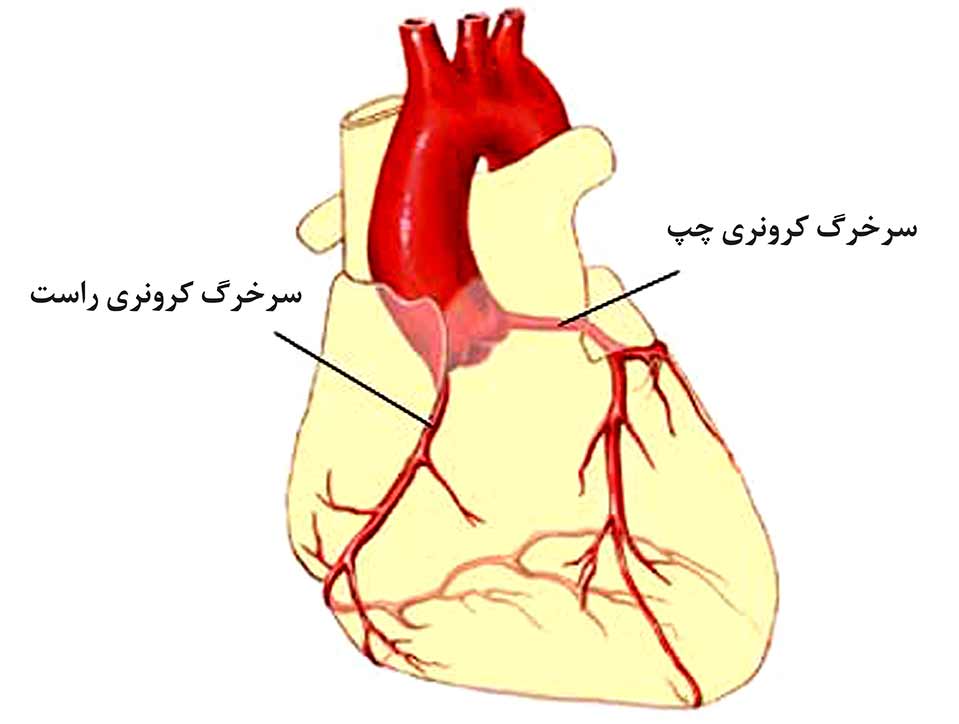
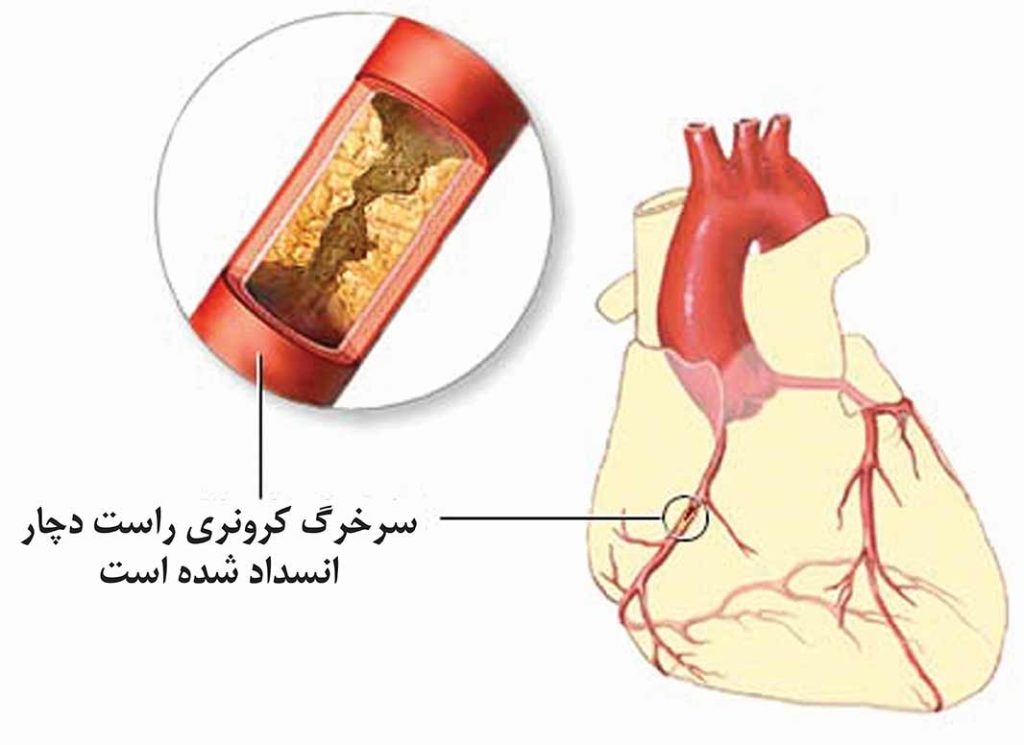
سرخرگهای کرونری خون حاوی مواد غذایی و اکسیژن را برای خود عضله قلب تامین میسازند. قلب از طریق آئورت خون حاوی مواد غذایی و اکسیژن را برای سایر اندامها پمپ میکند. دو سرخرگ کرونری اصلی راست و چپ شاخههایی از سرخرگ آئورت میباشند. این سرخرگها بر روی سطح دهلیزها و بطنهای قلب پخش میشوند. سرخرگ چرخشی (سیرکومفلکس) از سرخرگ کرونری چپ جدا شده و به پشت قلب خونرسانی میکند.
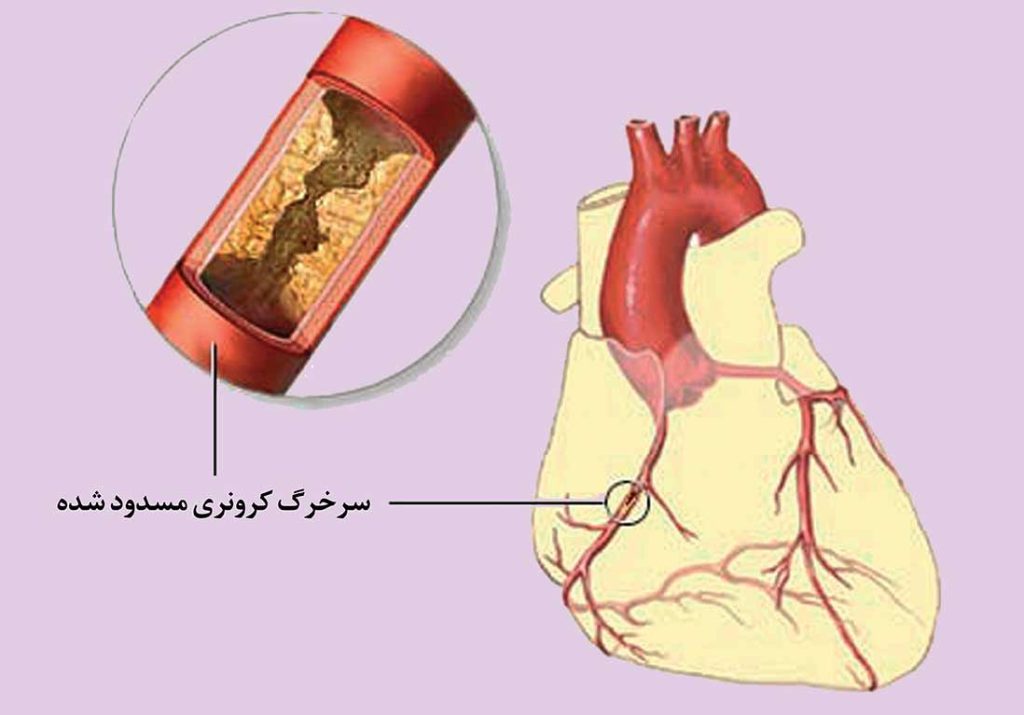
تشکیل پلاک و لخته خون ممکن است یک سرخرگ کرونری مبتلا به آترواسکلروز را دچار انسداد نمایند. با تجمع پلاک (مواد چرب، کلسترول و سایر مواد زائد) بر روی دیواره داخلی سرخرگ، مجرای آن تنگ شده و جریان خون محدود میگردد. یک لخته خون در حال عبور از سرخرگ ممکن است به راحتی بین پلاکهای تشکیل شده گیرکرده و بطورکامل سرخرگ خونرسانی کننده قلب را مسدود سازد.
چند مکانیسم مختلف ممکن است باعث بروز حمله قلبی شوند:
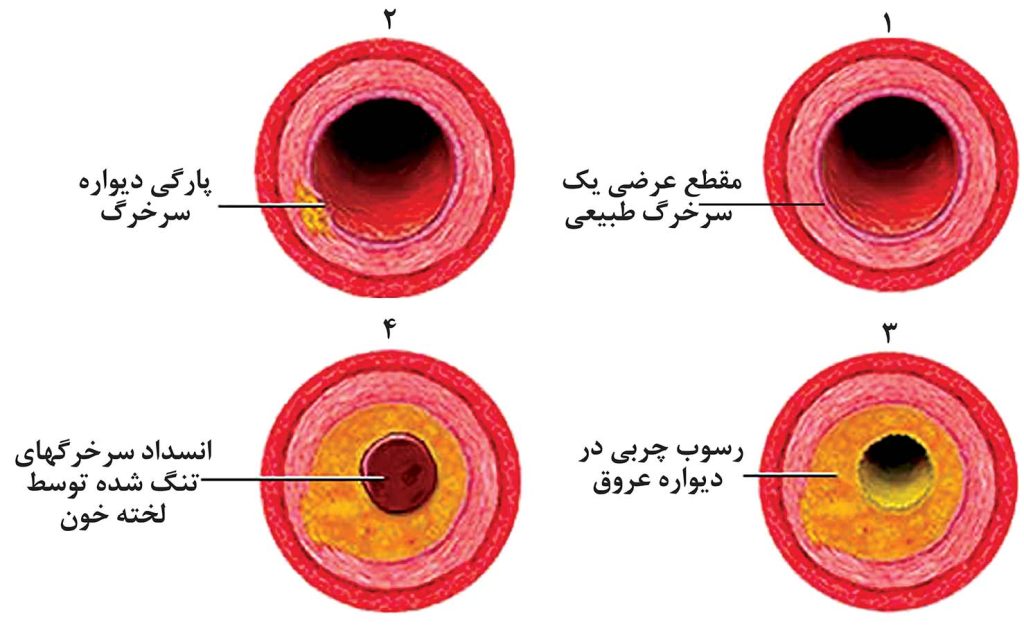
- در تصلبشرایین (آترواسکلروز) دیوارههای سرخرگها ضخیم و سفت میشوند. در آترواسکلروز در دیواره سرخرگها پلاک تشکیل میشود. پلاک تجمع رسوبات چربی میباشد. پلاکها ممکن است یک یا چند سرخرگ خونرسانی کننده بخشی از عضله قلب را تنگ یا مسدود نمایند و باعث بروز حمله قلبی شوند.
- ممکن است یک لخته خون، در درون سرخرگ کرونری تشکیل شود و به دیوارههای سرخرگ کرونری تنگ شدهای که از قبل توسط پلاک ضخیم شده است، بچسبد. ممکن است این لخته خون جلوی خونرسانی به بافت قلبی را گرفته و باعث بروز حمله قلبی شود.
- ممکن است یک لختهخون در درون خود سرخرگ کرونری درنتیجه وجود یک پلاک آترواسکلروتیک ایجاد شود. ممکن است پلاک آترواسکلروتیک پاره شده و کلسترول و سایر محتویات خود را وارد جریان خون کند و به این وسیله باعث تشکیل لخته خون میشود. ممکن است این لختهخون جلوی خونرسانی به بافت قلبی را گرفته و باعث بروز حمله قلبی شود.
- ممکن است یک سرخرگ کرونری دچار اسپاسم موقت شود. این اسپاسمها بیشتر اوقات در سرخرگهای دچار تنگی رخ میدهند اما ممکن است در یک سرخرگ طبیعی نیز رخ دهند. سرخرگ دچار اسپاسم موقت، تنگ میشود و جریان خون کم یا متوقف میشود. اسپاسمهای موقت با قطع خونرسانی به بافت عضلانی قلب باعث بروز حمله قلبی شوند.
شایعترین مکانیسمی که باعث بروز حمله قلبی میگردد، زمانی شروع میشود که شکافی در درون پلاک رخ داده و داخل پلاک را در معرض جریان خون قرار می دهد. این حالت باعث میشود که پلاکتها به محل پارگی چسبیده و منجر به تشکیل یک لخته خون شده و در نهایت سرخرگ را مسدود نمایند. آسپرین باعث کاهش چسبندگی پلاکتها میشود. این مکانیسم توضیح میدهد که چرا آسپرین در کاهش میزان خطر حمله قلبی موثر است.
هر ساله در ایران افراد زیادی دچار حملات قلبی میشوند و بیش از ۴۰ درصد آنها قبل از رسیدن به بیمارستان جان میسپارند. آمار و ارقام مربوط به بیماریهای قلبی عروقی وحشتناک میباشند. امروزه میتوان، اقداماتی را به منظور کاهش قابل توجه احتمال حملات قلبی انجام داد. پزشکان در درمان حمله قلبی پیشرفتهای زیادی نمودهاند، امروزه احتمال زنده ماندن فردیکه به حمله قلبی دچار میشود و به سرعت درمانهای پزشکی را دریافت میکند، خیلی بیشتر از گذشته است. در ضمن امروزه نسبت به گذشته احتمال بیشتری وجود دارد که فرد زنده مانده از حمله قلبی به زندگی طبیعی بازگردد. در سالهای اخیر تعداد مردانی که پس از حملات قلبی زنده میمانند، بسیار بیشتر شده است، ولی این قضیه در مورد زنان چندان صادق نیست.
تصلب شرایین (آترواسکلروز)
بیشتر بیماریهای سرخرگهای کرونری که منجر به حملات قلبی میشوند، ناشی از فرآیند تصلبشرایین (آترواسکلروز یا سفت و تنگ شدن سرخرگها) میباشند. تغییرات اولیه آترواسکلروز در افرادیکه در دهه سوم حیاتشان قرار دارند دیده میشوند. یک سرخرگ سالم، خاصیت کشسانی زیادی دارد و به آسانی به تغییرات روی داده در میزان جریان خون یا فشار خون واکنش نشان میدهد. با افزایش سن، دیوارههای سرخرگها، قدری ضخیمتر و سفتتر میشوند و فعالیت پمپاژ قلب را دشوارتر میکنند. کاهش انعطافپذیری سرخرگها با افزایش سن سریعتر میشود. این امر علت افزایش فشارخون با افزایش سن میباشد و باعث ابتلا به بیماریهای مختلف قلبیعروقی میشود.
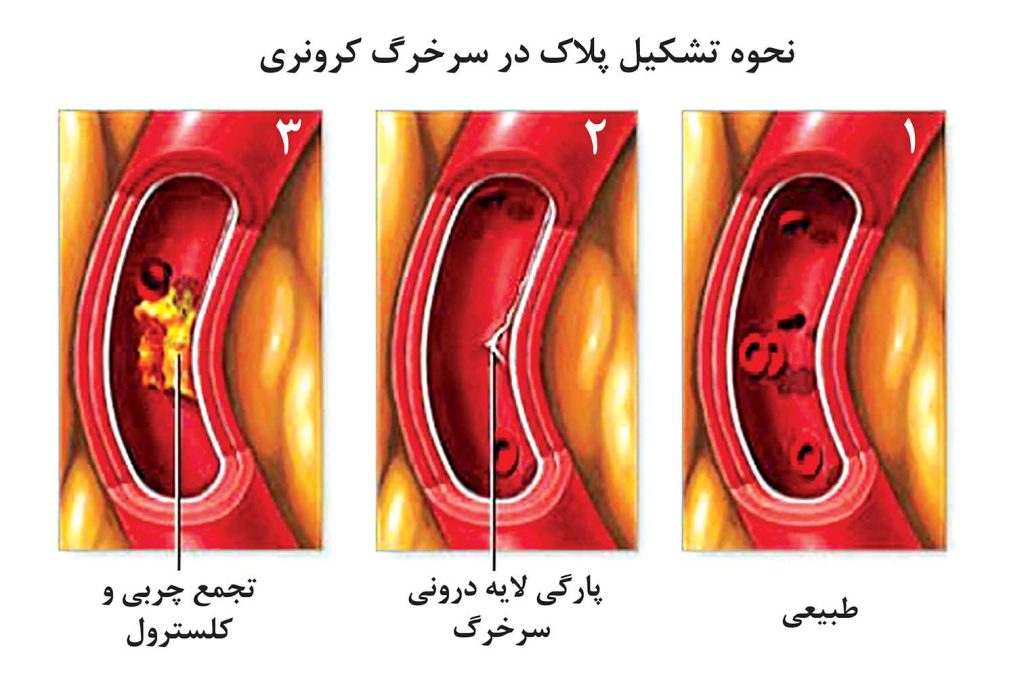
علاوه بر اثرات ناشی از پیری، آترواسکلروز نیز بر دیوارههای داخلی سرخرگهای اصلی از جمله سرخرگهای کرونری خونرسانی کننده قلب تاثیر میگذارد. دیوارههای داخلی سرخرگها ملتهب و نامنظم میشوند و چربیها، کلسترول و سایر ذرات شروع به تجمع و رسوب کرده و در مجموع پلاک را میسازند. این پلاکها به تدریج بزرگتر میشوند تا اینکه، کانالی که خون از آن عبور میکند را بسیار تنگ مینمایند.
گرچه رژیم غذایی پرچرب، سطوح بالای کلسترول، سیگارکشیدن و سایر عوامل خطر شناخته شده به همراه زمینه ژنتیکی از جمله دلایل اصلی آترواسکلروز میباشند، ولی فرایند ناسالم آترواسکلروز کاملا شناخته نشده است. وقتیکه پلاک آترواسکلروتیک ساخته شد، ممکن است باعث انسداد جریان خون شود. ممکن است یک لخته خون بر روی پلاکها تشکیل شده و کانال تنگ شده قبلی را کاملا مسدود نماید.
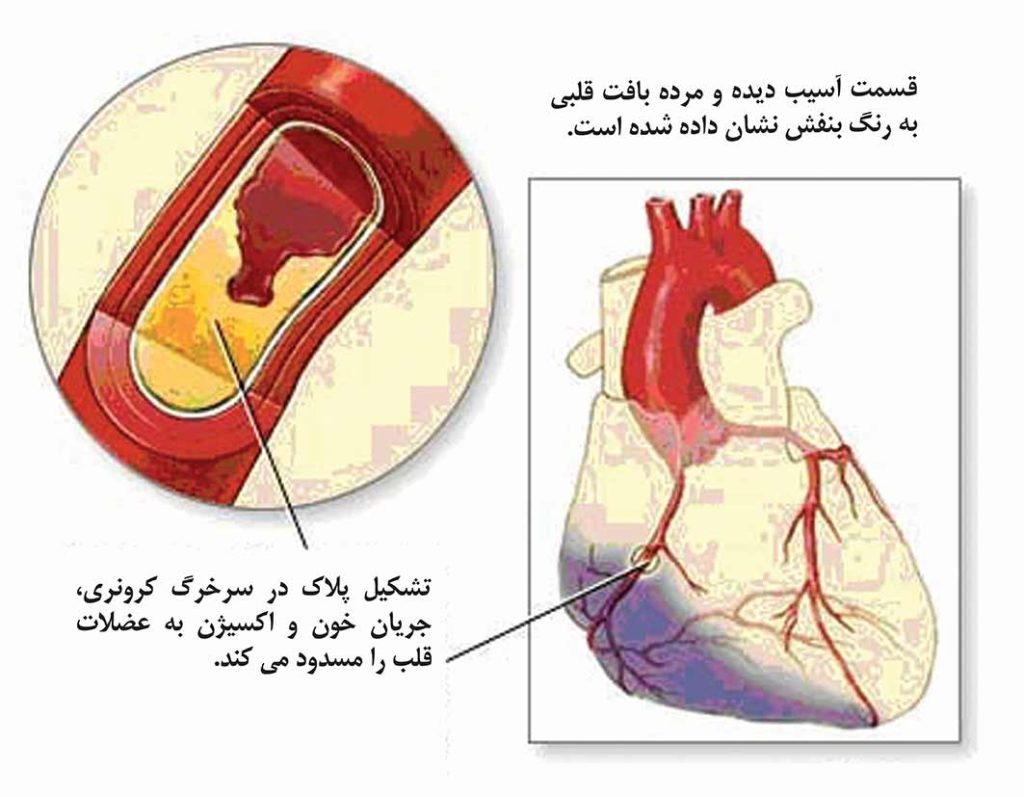
وقتیکه یک سرخرگ کرونری موقتا بسته میشود، ممکن است رسیدن اکسیژن و مواد غذایی به قسمتی از قلب را مختل سازد و این امر در نهایت منجر به بروز شرایطی موسوم به “ایسکمی قلبی” میشود.
بسته به اینکه چه قسمت از قلب تحت تاثیر قرارگرفته است، ایسکمی درازمدت، به بافتهای قسمتهای مختلف قلب آسیب میزند و یا حتی آنها را نابود نماید و این در نهایت باعث انفارکتوس (یا مرگ بافت قلبی) میشود. بطن چپ اتاقک اصلی پمپاژکننده قلب میباشد. ممکن است آسیب گسترده به بطن چپ به سلامت درازمدت قلب و میزان فعالیت آن صدمه بزند.
نقش التهاب
امروزه دانشمندان میدانند که التهاب یکی از عوامل اصلی بروز فرآیند آترواسکلروز میباشد. درست مانند التهاب استخوانها و مفاصل این التهاب در درازمدت ممکن است منجر به التهاب سرخرگها شود. التهاب سرخرگی یک عارضه التهابی در درون رگهای خونی میباشد که ممکن است منجر به بروز بیماری سرخرگهای کرونری قلب و یا سکته مغزی شود.
تحقیقات تاکنون نتوانستهاند تمام عواملی را شناسایی نمایند که باعث التهاب خفیفی شده و در روند آترواسکلروز شرکت کرده یا باعث ایجاد آن در برخی افراد میشوند. درآینده، ممکن است عفونتهای باکتریایی یا ویروسی خاصی مقصر شناخته شوند و درمان بیماری سرخرگهای کرونری ممکن است شامل عوامل ضدمیکروبی و ضدویروسی باشد، درست مانند درمان زخمهای معده که امروزه از آنتیبیوتیکها برای درمان باکتریهایی شناخته شده مولد این زخمها استفاده میشود.
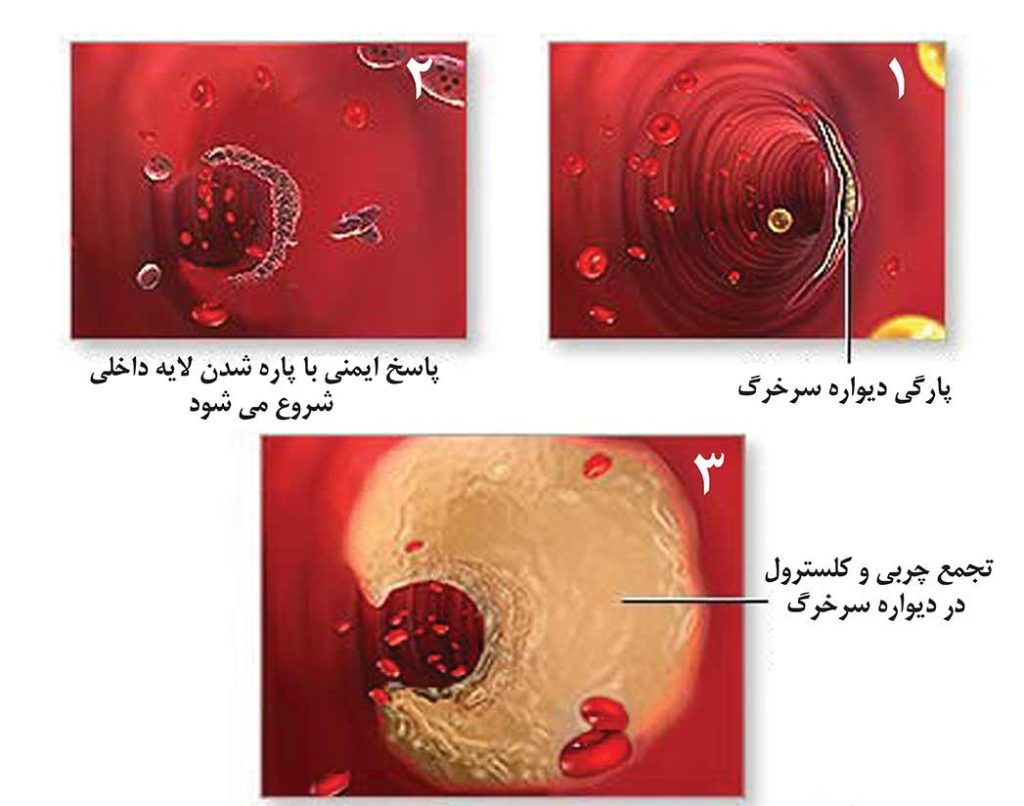
در بسیاری از افراد مبتلا به حملات قلبی، التهاب باعث میشود که دیواره سرخرگ، ذرات چربی را برای ایجاد نوعی پلاک، به خود جذب نماید که گاهی از آن به عنوان پلاک “نرم” یا پلاک”آسیب پذیر” یاد میشود . این پلاک که در دیواره سرخرگ مدفون میشود به هیچ وجه شبیه پلاکی نیست که در مجرای یک سرخرگ ساخته میشود. پلاک نرم از سلولهای پر از چربی با یک پوسته نازک، تشکیل میشود. اگر پوسته حاوی پلاک نرم بترکد، این پلاک وارد جریانخون میشود و در محل پارگی یک لخته خونی شکل میگیرد (پاسخ طبیعی بدن به آسیب دیدگی). این لخته خونی ممکن است باعث بند آمدن جریان خون شود. سرخرگ متورم و ملتهب، خاصیت کشسانی کمتری خواهد داشت. این فرآیند که با نوعی التهاب شروع میشود و منجر به لخته شدن خون میشود، علت حملات قلبی در برخی از افراد را توجیه مینماید که فاقد عوامل خطر معمول بیماری سرخرگ کرونری مانند کلسترول بالا هستند.
پروتئین واکنش دهنده (CRP) موجود در خون یک نشانگر پاسخ التهابی (یا ایمنی) میباشد. بدن تمام انسانها CRP میسازد، منتها در مقادیر مختلف. مقدار CRP تا حدی به عوامل ژنتیکی و تا حدی هم به روش زندگی کردن بستگی دارد. عوامل مشابهی که در افزایش خطر حمله قلبی نقش دارند یعنی سیگارکشیدن، افزایش وزن، فشارخون بالا، عدم ورزش کردن باعث افزایش سطوح CRP میشوند. سطح CRP یک فرد ممکن است در زمان شروع تشکیل پلاک در سرخرگها و نیز در زمان پارگی آن افزایش یابد. وقتیکه یک حمله قلبی رخ میدهد، میزان CRP بسیار بالا میرود. در نتیجه، اندازهگیری میزان CRP موجود در خون فرد، شاخص خوبی برای نشان دادن میزان پیشرفت بیماری سرخرگهای کرونری و خطر حملات بعدی قلبی میباشد. همچنین میزان CRP شاخص خوبی در بخش اورژانس برای بررسی حمله قلبی بهشمار میرود.
امروزه،CRP با استفاده از یک آزمایش ساده اندازهگیری میشود که در مطب پزشک هم قابل انجام است. در برخی از افراد میزان زیاد CRP، به اندازه میزان زیاد LDL (کلسترول با چگالی پایین یا کلسترول بد) در پیشبینی خطر حمله قلبی قابل اعتماد میباشد. تحقیقات نشان میدهند که در برخی افراد، سطوح بالای CRP (مستقل از کلسترول بالا) عامل خطر قابل توجهی برای بروز حملات قلبی میباشند. میزان CRP ممکن است در زنان نسبت به مردان نشانگر بهتری باشد. با اینحال عوامل دیگری نیز ممکن است باعث افزایش سطح CRP در خون شوند. در حال حاضر، هیچ درمان خاصی برای سطوح بالای CRP به جز درمان هرگونه بیماری زمینهای وجود ندارد.
تشخیص علائم حمله قلبی
شناخت علایم حمله قلبی و پاسخ سریع نسبت به این علایم اهمیت بسیاری دارد. اگر فرد دچار حمله قلبی تا رسیدن به بیمارستان زنده بماند، احتمال مرگ وی کاهش زیادی مییابد. شروع درمان برای بازکردن سرخرگهای مسدود شده کرونری قلب ظرف مدت ۶۰ تا ۹۰ دقیقه بعد از شروع علایم حمله قلبی (برای مثال درد قفسه سینه) موثرتر میباشد. اگر جریان خون به عضلات قلبی کاملا مسدود شود، آسیب دایمی عضلات قلبی در عرض ۲۰ دقیقه رخ میدهد. بنابراین پس از شروع علایم احتمالی حمله قلبی، روی هر دقیقه حساب کنید تا در حفظ جان خود و بهبود کیفیت زندگی بعد از حمله قلبی موفق باشید. قبل از هر اقدامی باید به اورژانس (۱۱۵) زنگ بزنید.
پرسنل اورژانس درمان را بلافاصله یعنی حتی قبل از رسیدن به بیمارستان شروع میکنند. اگر دچار ایست قلبی شوید، پرسنل اورژانس دانش و تجهیزات لازم و کافی را برای پشتیبانی و بازگرداندن ضربان قلب دارند. یکی دیگر از مزایای تماس با اورژانس و انتقال با آمبولانس به بیمارستان این است که فردیکه دچارحمله قلبی شده و توسط آمبولانس حمل میشود، بلافاصله به محض ورود به بیمارستان درمان مناسب را دریافت میدارد و پرسنل اورژانس بیمارستان به محض رسیدن آمبولانس درمان را شروع میکنند.
اگر قرص آسپرین در دسترس است یک عدد از آن را بخورید. به جای بلعیدن، بهتر است آن را بجوید. سپس صبر کنید تا پرسنل اورژانس برسند. اگر تنها هستید درب منزل را باز بگذارید، سپس بنشینید یا دراز بکشید تا آمبولانس برسد.
در صورت بروز علائم حمله قلبی چه کاری باید انجام داد ؟
بسیاری از افراد در مراجعه به بیمارستان تاخیر میکنند، گاهی اوقات ۲ ساعت پس از وقوع نخستین علایم بالینی به بیمارستان میروند. برخی افراد امیدوارند که این علایم خودبهخود برطرف شوند، برخی نمیخواهندکه توسط یک علامت هشداردهنده کاذب بیدلیل دستپاچه شوند و برخی میپندارند که حمله قلبی بیماری وحشتناکی است که درمانی ندارد و بسیاری از افراد هم از مزایای بیشمار درمان زودهنگام آگاه نیستند. هر چند این احساسات قابل درک میباشند، ولی بهتر است شما با نخستین نشانههای حمله قلبی درخواست کمک نمایید. به این ترتیب امکان درمان موثر و زودهنگام فراهم میشود.
اقدامات ابتدایی لازم برای فرد دچار حمله قلبی را یاد بگیرید، در این صورت شروع سریع درمان ابتدایی حمله قلبی پیش از رسیدن پرسنل اورژانس امکان پذیرخواهد بود. قبل از همه، باید نشانههای هشداردهنده حمله قلبی را یاد بگیرید. با پزشکتان درباره احتمال بروز حمله قلبی گفتگو کنید و درباره نحوه مقابله با حمله قلبی مشورت کنید. برای مثال اینکه آیا باید آسپیرین بخورید و از نیتروگلیسیرین (قرص زیرزبانی) استفاده کنید. اگر شما در معرض خطر میباشید با خانواده، دوستان و همکاران خود درباره نشانههای هشداردهنده حمله قلبی و بهترین درمان ممکن صحبت کنید. بدانید که در نزدیکی شما چه کسی از نحوه احیای قلبی ریوی (CPR) اطلاع دارد تا درصورت لزوم از او کمک بگیرید. اگر دسترسی به اورژانس امکان ندارد، شماره تلفن مرکز فوریتهای منطقه خود را به حافظه تلفنتان بدهید (اعم از آتش نشانی۱۲۵، آمبولانس یا پلیس ۱۱۰). آدرس نزدیکترین بیمارستان دارای خدمات ۲۴ ساعته به بیماریهای قلبی را نیزیادداشت نموده و آن را در دسترس قرار دهید.
هشدار!
نشانههای ایست قلبی
یک فرد دچار ایست قلبی:
- هشیاریش را از دست میدهد.
- نفسش بند میآید.
- نبضش نمیزند.
اقدامات ضروری
- با اورژانس تماس بگیرید (شماره تلفن ۱۱۵).
- اگر احیای قلبی ریوی (CPR) را آموزش دیدهاید، از آن برای زنده نگهداشتن فرد تا رسیدن پرسنل اورژانس و انجام دفیبریلاسیون استفاده کنید.
- سعی کنید از دفیبریلاسیون خودکار خارجی (AED) برای کمک به فرد استفاده نمایید.
وقتیکه وارد اتاق اورژانس بیمارستان میشوید، پزشک و یا سایر پرسنل پزشکی ممکن است سوالاتی درباره علایم بالینی از شما بپرسند. اگر قادر به پاسخ دادن باشید، اطلاعاتی که به آنها میدهید به درمان شما کمک خواهند کرد.
این پرسشها ممکن است شامل موارد زیر باشند:
- برای اولین بار چه وقت متوجه علایم شدید؟
- در آن زمان مشغول انجام چه کاری بودید؟
- آیا علایم ناگهانی بوجود آمدند، یا به تدریج ایجاد شدند؟
- آیا غیر از علایم اولیه یا علایم شدید، علایم دیگری هم داشتید؟
- به ناراحتی خود بین ۱ تا ۱۰ چه درجهای میدهید؟
- امروز چه داروهایی مصرف کردهاید؟
- معمولا چه داروهایی مصرف میکنید؟
استفاده از یک AED (دفیبریلاتور خودکار خارجی)
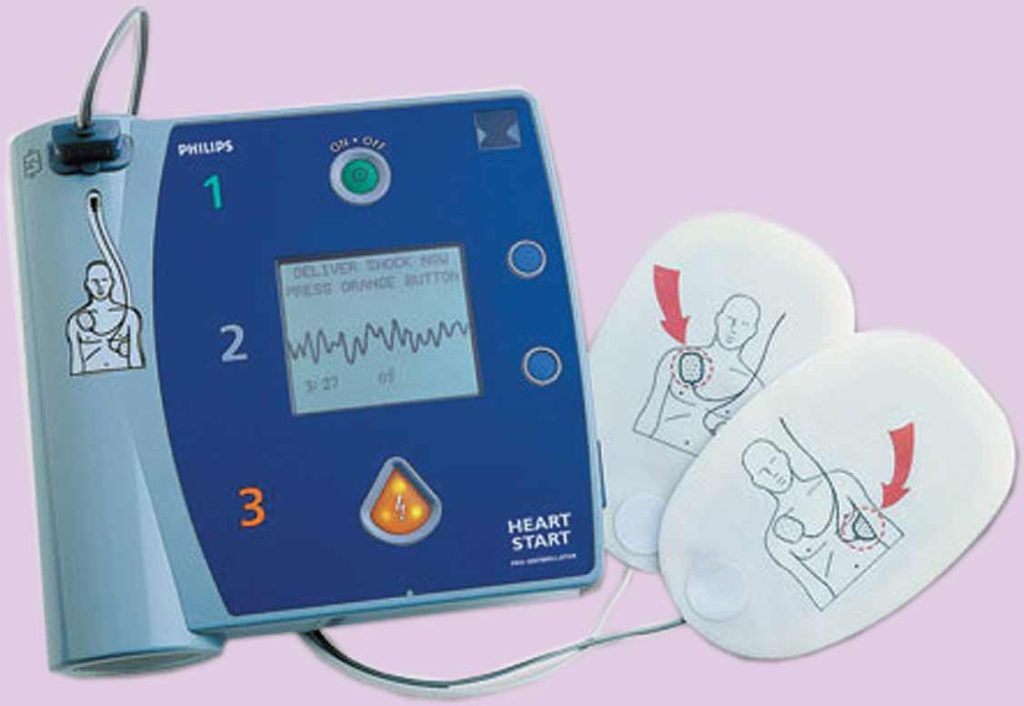
استفاده از یک AED (دفیبریلاتور خودکار خارجی)
پرسنل غیرپزشکی آموزش دیده مانند آتشنشانها یا میهمانداران هواپیما نیز میتوانند از AED استفاده کنند. تعداد AEDها به طور فزایندهای در محلهای کار و سایر اماکن عمومی رو به افزایش میباشند. یک فرد با آموزش مختصری درباره طرزکار این دستگاه، ممکن است جان افراد بسیاری را نجات دهد. AED ریتم قلب را تعیین میکند و به طوراتوماتیک میزان جریان الکتریکی مورد نیاز برای بازگرداندن قلب به ریتم طبیعی را تعیین میکند.

محل یک AED
استفاده فوری از AED یعنی حداکثر سه دقیقه بعد از افتادن فرد در اثر حمله قلبی، امکان زنده ماندن فرد دچار حمله قلبی را افزایش میدهد. علایمی مانند علامت روبرو در اماکن عمومی برای مثال در فرودگاه، ایستگاه راهآهن، خانه سالمندان و باشگاههای ورزشی نشانگر محل قرارگیری یک AED میباشد.
درد قفسه سینه
بیشتر مردم درد قفسه سینه را از جمله علایمی نام میبرند که همراهی نزدیکی با بروز حمله قلبی دارد. اما اغلب اوقات علایمی که فرد در اثر انسداد سرخرگهای کرونری تجربه میکند، بصورت دردهای شدید و آزارنده نمیباشند. افرادیکه دچار حمله قلبی شدهاند، میگویند که احساسی که در حین این حملات داشتهاند، درد نبوده است بلکه یک احساس ناراحتی مثل فشرده شدن یا فشار بوده است. یک واقعیت تا حدی گیجکننده و مبهم این است که دردقفسهسینه ممکن است ناشی از بیماریهای قلبی به غیر ازحمله قلبی باشد و نیز ممکن است نتیجه بیماریهای غیرقلبی نظیر بیماریهای کیسه صفرا، اختلال عضلانی یا مشکل گوارشی باشد. مهمترین مشخصه متمایزکننده درد ناشی از بیماری سرخرگهای کرونری از سایر دردها، شاید ارتباط آن با استرسهای جسمی و روانی باشد که اغلب در این نوع استرسها نیاز قلب به اکسیژن افزایش مییابد که اگر بدون پاسخ باقی بماند موجب ایجاد درد قفسه سینه میشود. باید به درد سینههایی که در حین خواب و استراحت رخ میدهند بلافاصله رسیدگی پزشکی کرد، بویژه در افرادیکه دارای عوامل خطر حملات قلبی میباشند. ممکن است اولین درد سینه، نشانه بروز حمله قلبی محتملالوقوع باشد، لذا در رفتن به نزد پزشک به هیچ وجه درنگ نکنید.
بنا به دلایلی که هنوز کاملا روشن نشدهاند، بیشتر زنان مبتلا به بیماریهای قلبی، علایمی غیر از درد قفسه سینه مثل تنگی نفس، سو هاضمه و یا خستگی را تجربه میکنند و این امر تشخیص حمله قلبی در زنان را دشوارتر میسازد. افراد مبتلا به دیابت (بیماری قند خون) نیز ممکن است درد معمولی قفسه سینه را تجربه نکنند. برخی افراد ممکن است در فک یا بازوهای خود احساس درد نمایند که این دردها در آنها معادل درد قفسه سینه (یعنی نشانهای مبنی بر بروز حمله قلبی) میباشد. اگر پیش از این، علایم حملات قلبی را تجربه کرده باشید، نکته مهمی که باید بدانید تشخیص این علایم در زمان رخ دادن آنها است، تا بیدرنگ اقدامات مورد نیاز را انجام دهید.
نوعی از درد سینه مرتبط با بیماری قلبی، ممکن است ناشی از التهاب سطح خارجی قلب یعنی لایه پریکاردیوم باشد. درست مانند التهاب در سایر نقاط بدن، پریکارد ملتهب نیز متورم میشود و باعث اعمال فشار بر پایانههای عصبی میشود که این امر ممکن است منجر به بروز درد در هنگام نفس کشیدن، خم شدن به جلو یا دراز کشیدن شود. درست است که تمام دردهای قفسهسینه نشان دهنده حمله قلبی نمیباشند، ولی همیشه باید در صورت ادامه درد قفسه سینه برای بیش از ۵ دقیقه، از مرکز فوریتهای پزشکی کمک بگیرید. قطعا رعایت ایمنی و احتیاط، بسیار بهتر از پشیمانی احتمالی است.
نشانههای هشداردهنده حمله قلبی
حمله قلبی ممکن است با علایم نسبتاً خفیفی شروع شود. اگر هریک از علایم زیر بیش از ۵ دقیقه در شما باقی ماند به اورژانس (۱۱۵) یا مرکز فوریتهای پزشکی زنگ بزنید:
- ناراحتی در قفسه سینه: یک احساس ناراحتی (مانند فشار، فشردگی یا احساس پر بودن) در مرکز قفسه سینه، که ممکن است چند دقیقه طول بکشد و یا قطع شده و دوباره برگردد. این احساس ممکن است خیلی دردناک نباشد.
- ناراحتی در سایر بخشهای فوقانی بدن: احساس ناراحتی یا درد ممکن است به یک یا هردو بازو، پشت، گردن، فک یا معده پخش شود.
- تنگی نفس: تنگی نفس اغلب قبل یا همراه با احساس ناراحتی در قفسه سینه ظاهر میشود. تنگی نفس ممکن است تنها علامت حمله قلبی باشد.
- سبکی سر، عرق سرد، حالت تهوع یا سوهاضمه: برخی افراد به ویژه زنها این علایم را تجربه مینمایند و برخی دیگر احساس مرگ قریب الوقوع را مینمایند.
اگر دارای علایم حمله قلبی شدید و بنا به دلایلی نتوانستید با اورژانس (۱۱۵) تماس بگیرید، از کسی بخواهید که شما را به نزدیکترین بیمارستان برساند. هرگز خودتان رانندگی نکنید مگر اینکه هیچ چاره دیگری نداشته باشید.
درخواست کمکهای اورژانسی
اگر شما یا یکی از نزدیکانتان دچار حمله قلبی شد، بلافاصله به اورژانس (۱۱۵) یا مرکز فوریتهای پزشکی زنگ بزنید. هم اکنون بیشتر مناطق کشور مرکز فوریتهای پزشکی یا اورژانس (۱۱۵) دارند، اما در برخی جاها، شماره مرکز فوریتهای پزشکی همان شماره پلیس (۱۱۰) و یا آتش نشانی (۱۲۵) میباشد. این شماره تلفن را در دسترس خود و سایر اعضای خانواده قرار دهید. اگر با تلفن همراه با مرکز فوریتهای پزشکی تماس میگیرید، حتماً محدودهای که از آنجا تماس میگیرید را ذکرکنید. همچنین، اگر از تلفن کابلی یا سرویس تماسهای اینترنتی استفاده میکنید، مطمئن شوید که با اورژانس تماس گرفتهاید، و نه با ادارات دیگری که هیچ ارتباطی با این موضوع ندارند.
آنژین صدری
آنژین یا آنژین صدری اصطلاحی است که به توصیف ناراحتی یا درد تیپیکی میپردازد که نشاندهنده خونرسانی ناکافی به عضلات قلب میباشد. بیشتر اوقات آنژین صدری در نتیجه انسداد سرخرگهای کرونری رخ میدهد. بیشتر افرادیکه دچار آنژین میشوند، اغلب آن را به صورت یک فشار منقبض کننده یا یک احساس ناراحتی به صورت پرشدگی، فشردگی، لهشدگی، سوزش و یا به صورت یک درد مبهم در مرکز قفسه سینه توصیف میکنند. ممکن است این درد و احساس ناراحتی به بازوها، شانه، پشت، گردن یا فک نیز انتشار یابد. همچنین این درد و احساس ناراحتی ممکن است در قسمت کوچکی از قفسه سینه محدود شده و تا چند دقیقه طول بکشند. ممکن است این درد و احساس ناراحتی به طور متناوب در دورههای زمانی چند دقیقهای بوجود آمده و رفع شوند. با اینحال، دردی که کمتر از ۳۰ ثانیه یا بیش از ۳۰ دقیقه به طول بیانجامد، معمولاً درد آنژینی نیست.
آنژین معمولاً زمانی رخ میدهد که عضلات قلب به دلایل مختلفی به خون بیشتری نیاز داشته باشند. این دلایل عبارتند از: فعالیت جسمانی مانند راه رفتن در سربالایی یا مقاربت جنسی؛ استرس روانی یا عاطفی شامل ترس یا اضطراب؛ آب و هوای سرد؛ یا حتی خوردن غذای سنگین که باعث افزایش فعالیت گوارشی میشود. وقتیکه درد ناشی از ورزش و فعالیت جسمانی با استراحت کردن خوب شود، پزشک احتمال وجود آنژین را در نظرخواهدگرفت. استرس تست به عنوان روشی برای ایجاد علایم درد سینه به کار میرود. از استرس تست برای کمک به تشخیص بیماری سرخرگهای کرونری استفاده میشود. برخی افراد، مبتلا به “آنژین پایدار” میباشند، یعنی آنژین در آنها به صورت قابل پیشبینی رخ میدهد. معمولا افراد مبتلا به آنژین پایدار علایم خود را با استراحت یا مصرف نیتروگلیسرین یا هر دو تسکین میدهند.
“آنژین ناپایدار” شکلی از ناراحتی قفسه سینه است که برای اولین بار در فرد رخ داده یا زمانی رخ میدهد که فرد در حال استراحت است. آنژین ناپایدار ممکن است شدیدتر و طولانیتر از نوع پایدار باشد. انسداد رگها در آنژین ناپایدار ممکن است ناشی از تصلبشرایین (آترواسکلروز)، تشکیل لخته خون، التهاب یا عفونت باشد. آنژین ناپایدار وضعیتی اورژانسی است. چنانچه مبتلا به ناراحتی جدید، غیرقابل پیشبینی و یا به شدت افزایش یابنده قفسه سینه شدید، بلافاصله برای بررسی به بخش اورژانس بیمارستان مراجعه کنید.
آنژین متغیر (آنژین پرینزمتال) با دو نوع آنژین ذکر شده قبلی فرق میکند. این آنژین ارتباطی با استرس جسمانی و روانی ندارد. این نوع آنژین معمولا هنگامی رخ میدهد که فرد در حالت استراحت یا خواب است (اغلب بین نیمه شب و ساعت هشت صبح). آنژین متغیر نشانهای از اسپاسم سرخرگهای کرونری میباشد.
اسپاسم سرخرگ کرونری ممکن است در یک سرخرگ کاملا باز و یا در سرخرگی رخ دهد که پیش از آن توسط تصلبشرایین (آترواسکلروز) مسدود شده است. این اسپاسم در نزدیکی انسداد رخ میدهد و راه عبور جریان خون به ماهیچه قلب را مسدود میکند. ممکن است آنژین به عنوان علامتی از سایر بیماریهای قلبی مانند بیماری دریچهای، کاردیومیوپاتی (آسیب عضله قلب) یا فشارخون بیش از حد بالا باشد. آنژین را میتوان بوسیله نیتروگلیسرین (قرص زیر زبانی) یا سایر داروها درمان کرد.
سوزش سردل یا حمله قلبی؟
همیشه تشخیص بین ناراحتی سینه ناشی از حمله قلبی و احساس سوزش ناشی از سوزش معده (بازگشت یا رفلاکس اسید معده) کار آسانی نیست. از هر ده نفری که به علت درد سینه به بیمارستان مراجعه میکنند، یک نفر سوزش معده دارد. ناراحتی معده ممکن است حالتی سوزشی داشته و بعد از خوردن غذای سنگین ایجاد شود. موقعیت درد ممکن است یک سرنخ باشد: درد حمله قلبی احتمالاً از سینه به شانه، بازوها، یا گردن بویژه در سمت چپ بدن انتشار مییابد، در حالیکه سوزش معده معمولا بیشتر در مرکز بوده و به گردن و گلو امتداد مییابد. به یاد داشته باشید که بیشتر آسیبهای ناشی از حمله قلبی در کمتر از یک ساعت رخ میدهند. پس هیچ فرصتی را از دست ندهید. اگر کوچکترین شکی در مورد ماهیت ناراحتیتان دارید بلافاصله با اورژانس تماس بگیرید و یا به اورژانس بیمارستان مراجعه نمایید.
تنگی نفس
تنگی نفس یکی دیگر از علایم شایع حمله قلبی میباشد. تشخیص و توصیف تنگی نفس کار دشواری است. در حین فعالیت شدید، ممکن است تنگی نفس به صورت مشکل در نفسکشیدن یعنی به صورت تنفسهای سریع و کم عمق (نفس نفس زدن) بروز کند. ممکن است تنگی نفس در حین استراحت نیز بروز کند.
البته تنگی نفس بلافاصله پس از فعالیت شدید بدنی امری بدیهی است. ممکن است اضطراب، باعث هایپرونتیلاسیون شود که شکلی از تنفسهای سریع و کم عمق (نفس نفس زدن) میباشد. یک فرد بسیار چاق ممکن است به علت وزن سنگین خود به سختی نفس بکشد. همچنین فردیکه خارج از فرم است ممکن است حتی با کوچکترین فعالیت ورزشی احساس تنگی نفس بکند. شما بهترین فرد برای تشخیص تنگی نفس خودتان میباشید. اگر به هنگام انجام ورزش با شدت متوسط و یا در زمان استراحت دچار تنگی نفس میشوید و یا اگر تنگینفس شما همراه با درد سینه میباشد، بلافاصله خود را به اورژانس بیمارستان برسانید.
سبکی سر و سایر علائم
برخی از افراد در زمان بروز حمله قلبی احساس سبکیسر میکنند (این احساس با سرگیجهای که در آن احساس میکنید شما یا تمام محیط به دورسرتان میچرخد فرق میکند). همچنین سبکیسر ممکن است علامتی از سایر بیماریهای قلبی مانند مشکلات ریتم قلبی و یا حتی مشکلات غیرمرتبط با قلب باشد.
زنان بیش از مردان علایم غیر معمول یا مبهم حمله قلبی مانند سبکیسر، حالت تهوع یا خستگی را نسبت به درد سینه نشان میدهند. محققان به تازگی به این تفاوت جنسیتی پی بردهاند ولی هنوز دلایل این اختلاف را پیدا نکردهاند. اختلاف در ژنها، هورمونها و حتی تفاوتهای شیوه زندگی ممکن است در این تفاوت جنسیتی دخیل باشند. زنان و پزشکان معالج آنها باید از این ویژگی خاص علایم زنان آگاهی داشته و به سرعت نسبت به تشخیص و درمان مناسب حمله قلبی احتمالی در زنان اقدام نمایند. دانستن این نکته بسیار حیاتی است که دلیل اصلی مرگ در زنان بیماری قلبی است، همچنان که دلیل اصلی مرگ در مردان نیز میباشد.
ایسکمی خاموش
ایسکمی خاموش نوعی از ایسکمی (کاهش خونرسانی به عضله قلب) است که در آن آنژین یا سایر علایم حمله قلبی دیده نمیشود. اگر ایسکمی شدید باشد یا بیش از حد طول بکشد، ممکن است منجر به بروز حمله قلبی با تمام خطرات حمله قلبی از جمله آسیب قلبی یا ایست قلبی گردد، حتی اگر هیچ درد سینهای هم وجود نداشته باشد. متخصصان قلب تخمین میزنند که هر ساله ایرانیان زیادی دچار ایسکمی خاموش میشوند. یکی از دلایل اصلی نارسایی قلب، آسیب وارد شده به عضلات قلب در اثر حمله قلبی میباشد (در نارسایی قلبی، فعالیت پمپاژ قلب کافی نیست). بیشتر افرادیکه دچار آنژین یا درد سینه میشوند، احتمالاً دچار حملات ایسکمی خاموش نیز خواهند شد. هیچ راهی برای تشخیص زمان بروز ایسکمی خاموش وجود ندارد. استرس تست ورزشی ممکن است کاهش جریان خون در سرخرگهای کرونری به هنگام ورزش را نشان دهد و هولترمونیتورینگ وقوع ایسکمی خاموش را نشان میدهد. ایسکمی خاموش با بهتر کردن خونرسانی به عضله قلب و کاهش دادن نیاز قلب به اکسیژن قابل درمان است (درست مثل درمان هر یک از سایر علایم بیماری سرخرگهای کرونری). پزشک ممکن است از شما بخواهد که شیوه زندگی و داروهای مصرفی خود را تغییر دهید. ممکن است پزشک برای رسیدن به چنین اهدافی، اقداماتی تهاجمی مانند آنژیوپلاستی را توصیه کند.
اسپاسم سرخرگ کرونری
درد سینه ممکن است ناشی از اسپاسم یک سرخرگ کرونری باشد. سرخرگهای کرونری در برخی از افراد تمایل به اسپاسمهای دورهای دارند (پزشکان هنوز علت این اسپاسمها را نمیدانند). به این نوع اسپاسمها، اسپاسمهای عروقی گفته میشود. این اسپاسمها به این صورت هستند که به طور موقت سرخرگها را منقبض کرده و مسیرجریان خون به عضله قلب را مسدود میکنند. این اسپاسمها معمولاً در آن دسته از سرخرگهای کرونری ایجاد میشود که از پیش توسط تصلبشرایین (آترواسکلروز) مسدود شدهاند، اما ممکن است در سرخرگهای کرونری سالم نیز دیده شوند.
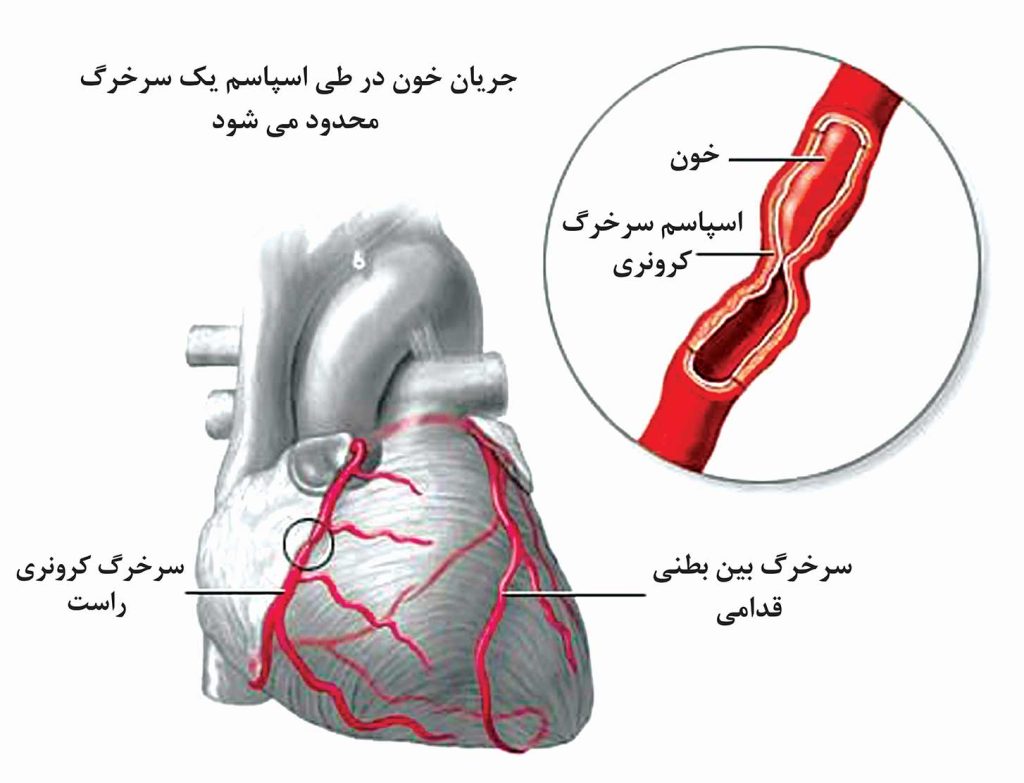
این اسپاسمها موقتی هستند و ممکن است منجر به حمله قلبی، ریتم نامنظم قلبی (آریتمی)، یا حتی مرگ ناگهانی قلبی شوند. علامت اصلی اسپاسم سرخرگ کرونری، آنژین نوع متغیر یا پرینزمتال است که اغلب درد خفیفی داشته و در زمان مشخصی از شبانه روز رخ میدهد. برای درمان اسپاسم سرخرگهای کرونری، پزشک ممکن است داروهایی به نام مهارکنندههای کانال کلسیم را تجویز نماید که باعث شل شدن عضلات صاف دیوارههای سرخرگ و تسکین ناراحتی ناشی از آنژین می شود، در برخی موارد داروهای نیتراتی نیز تجویز می شود.
پیامدهای حمله قلبی
کاهش جریان خون در عضله قلب (ایسکمی میوکارد) معمولاً باعث بروز علایمی مانند آنژین، احساس فشار در قفسه سینه، تنگی نفس یا سبکیسر میشود. ایسکمی ممکن است منجر به بروز حمله قلبی (انفارکتوس میوکارد) شود. درحمله قلبی (انفارکتوس میوکارد) قسمتی از بافت قلبی به شکل طولانیمدتی بدون خون کافی مانده و در نتیجه بافت ماهیچه قلب میمیرد. در این مقطع تشخیص این علایم و درخواست کمکهای پزشکی بسیار حیاتی است، به ویژه اگر عوامل خطر مربوط به بیماری سرخرگ کرونری وجود داشته باشند. کمکهای فوری پزشکی میتواند آسیب بافت قلبی را به حداقل برساند، به ویژه اگر باعث بازشدن سریع سرخرگهای کرونری توسط دارو یا اعمالی مانند آنژیوپلاستی شود.
همچنین خونرسانی ناکافی عضلات قلب ممکن است باعث ایست قلبی شود. در ایست قلبی، قلب به طورکامل از تپش میایستد. ایست قلبی اغلب زمانی رخ میدهد که ریتم قلب به هم ریخته باشد. ایمپالسهای الکتریکی که ریتمهای قلبی را کنترل میکنند تندتر (تاکیکاردی)، بینظم (فیبریلاسیون) یا در موارد نادری به شدت کندتر (برادیکاردی) از حالت عادی میشوند. یک فرد دچار ایست قلبی در معرض خطر بسیار بالایی قرار دارد. برای از بین بردن حالت ایست قلبی، گردش خون فرد باید توسط احیای قلبی ریوی یا CPR حفظ شود و تپش قلب باید توسط یک شوک الکتریکی (دفیبریلاسیون) به حالت طبیعی باز گردد. مرگ مغزی تنها ۴ تا ۶ دقیقه بعد از توقف حرکت قلب رخ میدهد.
در برخی افراد اثرات اصلی حمله قلبی در پریکارد (لایه بافتی خارجی محافظ اطراف قلب) دیده میشود. بدترین پیامد ممکن یک حمله قلبی، مرگ ناگهانی قلبی میباشد. هر نوع بیماری قلبی ممکن است منجر به مرگ ناگهانی شود. اما در بیشتر قربانیان (در حدود ۹۰ درصد آنها) دو یا چند سرخرگ اصلی توسط پلاک مسدود شده و اسکار (بافت مرده و ترمیمی قلب) ناشی از حملات گذشته در قلب مشاهده میشود. ممکن است مرگ ناگهانی قلبی، بدون بروز هیچ نشانه هشداردهندهای رخ دهد.

STEMI چیست؟
ممکن است درباره خطر یک STEMI (انفارکتوس میوکاردی که همراه با بالا رفتن قطعه ST میباشد) مطالبی شنیده یا خوانده باشید. این اصطلاح پزشکی شرایطی را توصیف مینماید که در آن یک حمله قلبی شدید در اثر انسداد کامل یک سرخرگ رخ میدهد.
بالارفتن ST عبارتست از یک افزایش فاحش در قسمت خاصی از امواج موجود در نوار قلب فردی که علایم حمله قلبی را دارد. متخصصان قلب بخشهای خاصی از این موج را با حروف الفبا از Q تا T مشخص میکنند. عضله آسیب دیده قلب ایمپالسهای الکتریکی قلب را به طور طبیعی هدایت نمیکند. الگوهای مشخص این موج در نوار قلب نشان میدهد که چگونه ایمپالسهای الکتریکی تحت تاثیر آسیب قرار میگیرند و کدام قسمت از قلب تحت تاثیر قرارگرفته است. همچنین مشکلات موجود در ریتم قلب نیز تشخیص داده میشود. در زمان بروز درد سینه، بالا رفتن قطعه ST شاخص بسیار خوبی مبنی بر بروز حمله قلبی میباشد. همچنین، یک حمله قلبی بدون موج Q ممکن است با کاهش میزان نبض همراه باشد.
آسیب عضلانی قلب ناشی از ایسکمی
کاردیومیوپاتی اصطلاحی برای توصیف بیماری عضلانی قلب میباشد. کاردیومیوپاتی ناشی از بیماریهای آسیبزننده به تون بافت عضلانی قلب میباشد که باعث کاهش توانایی عضلات قلب برای پمپ کردن خون میشود. یک شکل از این بیماری کاردیومیوپاتی ایسکمیک (بیماری عضلانی قلب ناشی از کاهش خونرسانی به آنها) نام دارد. کاردیومیوپاتی ایسکمیک در نتیجه آسیب ناشی از انسداد در یک سرخرگ کرونری رخ میدهد که خونرسانی قسمتی از دیوارههای عضلانی قلب را برعهده دارد. کاردیومیوپاتی ایسکمیک منجر به پمپاژ نامناسب قلب میشود که مشخص کننده آسیب عضلانی قلبی است. اغلب آسیب عضلانی قلبی توسط یک تست اکوی قلبی تشخیص داده میشود. اکوی قلبی، میزان کسر جهشی (EF یا درصد خون پمپ شده توسط هر ضربان قلب) را اندازهگیری میکند. در افراد مبتلا به آسیب عضلانی قلبی، EF پایین است یعنی خون کافی پمپ نمیشود. اغلب، قلب بزرگ و عریض میشود تا بتواند وضعیت مزبور را جبران کند، لذا اغلب افراد مبتلا به این بیماری دارای قلبهای بزرگتری میباشند.
درمان آسیب عضلانی قلب ناشی از ایسکمی بر احیای توانایی پمپاژ قلب بوسیله داروها و بازکردن سرخرگهای مسدود به منظور افزایش میزان جریان خون عضلات قلب متمرکز است. انواع دیگر آسیب عضلانی قلبی عبارتند از آسیب عضلانی قلبی ویروسی که در آن قلب توسط یک ویروس آسیب میبیند و آسیب عضلانی قلبی سمی که در آن قلب توسط برخی عوامل خارجی مانند الکل آسیب میبیند. اگر قلب توسط بیماری آسیب شدیدی ببیند، پزشکان ممکن است پیوند قلب را توصیه نمایند.
پریکاردیت یا التهاب لایه خارجی قلب
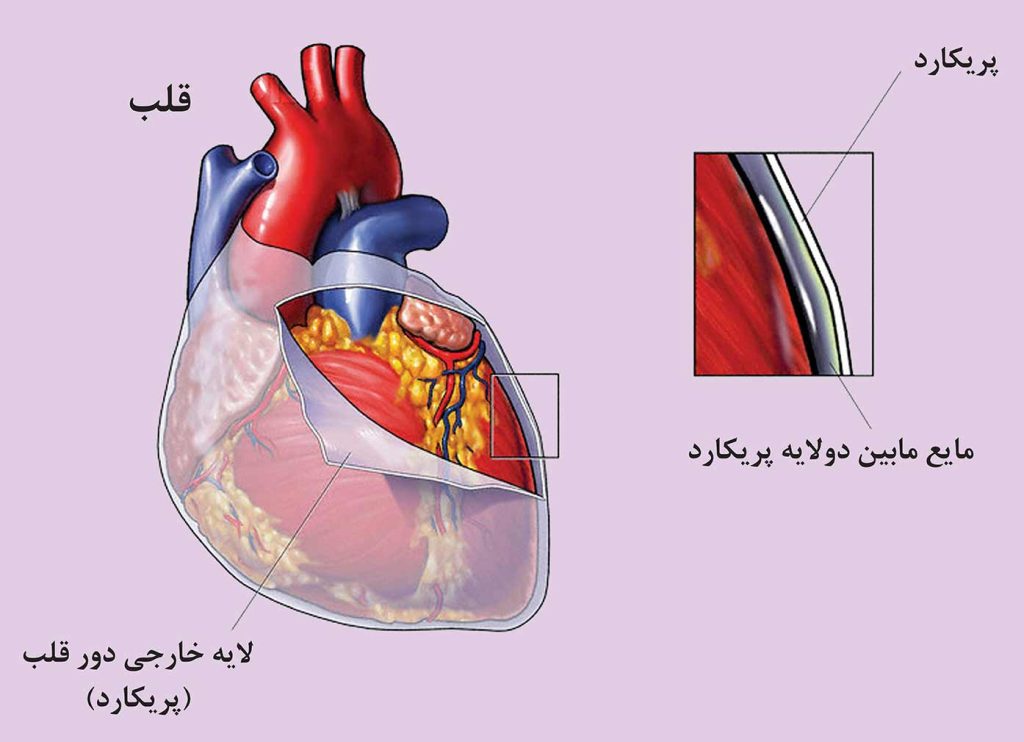
پریکاردیت التهاب پریکاردیوم یا غشا خارجی محافظ در برگیرنده قلب میباشد. پریکارد یا آبشامه دو لایه دارد، لایه داخلی به دیواره عضلانی قلب چسبیده و لایه خارجی حفره قفسه سینه که قلب در آن قرار گرفته است را میپوشاند. بین این دو لایه پریکارد، مایع لغزندهای وجود دارد که قلب را در عین ثابت بودن در جای خود، قادر به تپیدن میکند. وقتی که پریکاردیت باعث التهاب این غشا میشود میزان این مایع زیاد شده و حرکت قلب در عمل محدود میشود (به ویژه توانایی قلب برای پر و خالی شدن از خون کاهش مییابد).
در حدود ۱۰درصد افرادی که دچارحمله قلبی شدهاند، در نتیجه مرگ بافت قلبی دچار پریکاردیت نیز میشوند. وقوع پریکاردیت در مردان بسیار بیشتر از زنان است. یکی از شایعترین علتهای پریکاردیت به ویژه در جوانان عفونتهای ویروسی است. در بسیاری از موارد، دلایل پریکاردیت ممکن است ناشناخته باقی بمانند. دلایل دیگر پریکاردیت شامل سرطان، پرتودرمانی، آسیب به قفسه سینه، جراحی قبلی قفسه سینه، بیماری خود ایمنی، نارسایی کلیه یا استفاده از داروهای سرکوب کننده سیستم ایمنی میباشند.
شایعترین علامت پریکاردیت یک درد تیز و شدید خنجری در مرکز یا سمت چپ قفسه سینه میباشد که گاهی اوقات این درد به گردن یا شانه انتشار مییابد. این درد ممکن است به آسانی با علایم یک حمله قلبی اشتباه گرفته شود. پزشک با گوش دادن به صحبتهای شما درباره توصیف درد و نحوه شروع شدن آن پریکاردیت را تشخیص دهد. همچنین پزشک با گوش دادن به وسیله گوشی پزشکی به صداهای قلبی، این عارضه را تشخیص میدهد. صداهای ناشی از پریکاردیت مثل صدای ناشی از مالش دو سطح چرم میباشد که در قفسه سینه به خوبی شنیده میشوند. صداهای ناشی از پریکاردیت در هر ضربان قلب با مالش لایههای ملتهب پریکارد بر روی یکدیگر ایجاد میشوند. عکسبرداری با استفاده از اشعه ایکس، ممکن است تجمعی از مایع را در اطراف قلب نشان دهد، این تصویر را میتوان بوسیله اکوی قلبی تایید کرد ممکن است نوار قلب، تغییراتی مبنی بر بروز پریکارد را نشان دهد. گاهی انجام پریکاردیوسنتز (روشی که در آن نمونه مایع از پریکارد برداشته شده و مورد تجزیه و تحلیل قرار میگیرد) برای کمک به تشخیص علت پریکاردیت ضروری است.
التهاب پریکارد
پریکارد دو لایه داشته و مثل یک بالشتک نازکی قلب را فرا گرفته است. در یک فرد مبتلا به پریکاردیت، لایه پریکارد ملتهب شده و مایع اضافی مابین دو لایه آن جمع میشود. این تجمع مایع باعث وارد آمدن فشار به قلب و محدود شدن حرکت آن میشود.
پریکاردیت معمولاً توسط داروهای مُسکن و داروهای ضد التهاب مانند آسپیرین یا بروفن، درمان میشود. وقتیکه پریکاردیت ناشی از یک حمله قلبی باشد، معمولاً به خوبی به درمان پاسخ میدهد و بیمار ظرف ۱ تا ۳ هفته کاملا درمان میشود.
با این حال، اگر این حالت منجر به تجمع مایع در اطراف قلب شود، بگونهای که قابلیت پرشدن قلب از خون محدود شود (یک اختلال نادر ولی کشنده معروف به تامپوناد قلبی)، پزشک ممکن است از پریکاردیوسنتز برای تخلیه مایع اضافی استفاده کند (با استفاده از سوزن یا یک عمل جراحی کوچک). بررسی مایع تخلیه شده به تعیین علت تامپوناد قلبی کمک میکند. در صورت عود تجمع مایع در اطراف قلب ممکن است انجام عمل جراحی ضروری باشد.
عوارض پریکاردیت نادر میباشند ولی عفونت ممکن است باعث اختلال ریتم یا حتی بلوک قلبی شود (وقتیکه ایمپالسهای الکتریکی مولد ریتم قلبی به خوبی انتقال نمییابند).
پریکاردیت کنستریکتیو (فشارنده) نیز ممکن است رخ دهد، که در این حالت التهاب باعث میشود که پریکارد ضخیم شده و بافت اسکار (بافت ترمیمی چسبنده) ما بین پریکارد و قلب گسترش یابد. پریکارد انعطاف خود را از دست میدهد و نارسایی قلبی بوجود میآید. در چنین مواردی برداشتن همه یا قسمتی از پریکارد با عمل جراحی تنها راه چاره است.
بعد از حمله قلبی عوارض دیگری نیز ممکن است رخ بدهند، که به محل وقوع آسیب درقلب و شدت آن بستگی دارند. ممکن است ضربان قلب کاهش زیادی پیدا کند، بطوریکه استفاده از ضربانساز ضروری شود. همچنین ممکن است آریتمی و نارسایی قلبی نیز رخ دهند.
انتخابهای درمانی خود را در نظر بگیرید
اگر بررسیها نشان دهند که سرخرگهای کرونری قلب شما دچار انسداد میباشند و در صورتیکه آنژین قلبی دارید و یا مبتلا به حمله قلبی شدهاید، پزشک ممکن است انواع روشهای درمانی مرتبط با تغییر شیوه زندگی، داروها یا روشهای تهاجمی مانند آنژیوپلاستی یا جراحی بایپس عروقی کرونری را به شما توصیه بکند. در ارایه توصیههای درمانی، پزشک توان کلی پمپاژ قلب و پایداری الکتریکی آن را به وسیله تستهای مختلفی بررسی میکند و همچنین شدت علایم شما را نیز در نظر میگیرد. درباره اینکه چه درمانی یا چه ترکیب درمانهایی برای شما خوب هستند تصمیمگیری میکند ولی شما و پزشکتان میتوانید درباره این راهبردهای درمانی با هم بحث کنید:
- تغییر در شیوه زندگی. تغییرات سالم در شیوه زندگی مانند خوردن غذاهای سالم، ورزش کردن منظم و ترک سیگار درکاهش خطرحمله قلبی، بهبود آنژین و کم کردن میزان پیشرفت بیماری بعد از بروز حمله قلبی بسیار موثرند. این تغییرات سالم در شیوه زندگی برای حمایت از سایر درمانها نیز ضروری هستند. پزشک شما را با دادن اطلاعات و حمایتهای لازم پشتیبانی خواهدکرد و تنها کاری که شما باید انجام دهید این است که از دستورات او تبعیت کنید.
- داروها. داروهایی مانند مهارکنندههای بتا، مسدودکنندههای کانال کلسیمی، مهارکنندههای ACE و استاتینها (داروهای کاهنده کلسترول) میتوانند فعالیت قلب شما را بهبود دهند و عوامل مرتبط مانند فشارخونبالا و کلسترول بالا را درمان نمایند. داروها ممکن است علایمی مانند آنژین را تسکین دهند و ممکن است نقش مهمی را درکنترل التهاب و پیشگیری از پارگی پلاک ایفا نمایند که منجر به بروز برخی از حملات قلبی میشوند. همچنین ممکن است این داروها بعد از عمل جراحی برای حمایت از قلب شما در طی دوران نقاهت تجویز شوند.
- آنژیوپلاستی. اگر یک یا چند تا از سرخرگهای شما به طور قابل توجهی مسدود شده باشند، ممکن است آنژیوپلاستی بتواند انسداد را رفع کرده و جریان خون را بازگرداند. اگر دچار حمله قلبی شدهاید، چنانچه آنژیوپلاستی به سرعت در زمان وقوع حمله قلبی انجام بگیرد، ممکن است به کاهش آسیب وارده به قلب کمک کند. این روش، کمتر تهاجمی بوده و به مراتب، کم خطرتر و کم هزینه تر از عمل جراحی بایپس میباشد. ولی برخی از سرخرگها که بسیار کوچک میباشند برای آنژیوپلاستی مناسب نیستند. سایر انسدادها برای اینکه توسط آنژیوپلاستی باز شوند، بسیار متراکم بوده یا بسیار بزرگ میباشند. ممکن است در طول آنژیوپلاستی برای جلوگیری از بسته شدن سرخرگ، در آن یک استنت (فنر) کارگذاشته شود.
- بایپس. پیوند بایپس، بهترین روش درمان در برخی افراد مبتلا به آنژین شدید یا انسداد وسیع سرخرگهای کرونری میباشد. در صورتیکه سرخرگ کرونری اصلی سمت چپ قلب شما، یعنی سرخرگی که بطن چپ را خونرسانی میکند (بطن چپ حفره اصلی پمپ کننده قلب میباشد) بطورکامل مسدود شده باشد ممکن است جراحی بایپس به شما توصیه شود، چرا که اگر چندین سرخرگ کرونری اصلی شما مسدود شده باشند، یا در صورتیکه در گذشته عمل آنژیوپلاستی کرده باشید، بروز هرگونه مشکل درحین آنژیوپلاستی، ممکن است باعث آسیب شدید به عضله قلب شود. همچنین اگر دارای عارضه دیگری مانند نارسایی قلب یا دیابت میباشید، در این صورت ممکن است انجام عمل جراحی بایپس ضروری باشد.
داروهای مناسب آنژین یا حمله قلبی
اگر مبتلا به آنژین (درد قفسه سینه) میباشید، داروها بخش مهمی از درمان شما را تشکیل خواهند داد. از آنجایی که در آنژین معمولاً به علت انسداد سرخرگهای کرونری، عضلات قلب اکسیژن کافی دریافت نمیکند، لذا درمان شامل استفاده از آن دسته داروهایی است که نیاز قلب به اکسیژن را کاهش میدهند و یا میزان جریان خون به عضلات قلب را افزایش میدهند و به این وسیله عضلات قلب اکسیژن بیشتری دریافت میدارند. هدف از درمان دارویی، پیشگیری از علایم بالینی و یا کاهش ناراحتی ناشی از این علایم است.
در افراد مبتلا به حمله قلبی، ممکن است در بیمارستان برای از بین بردن لختههای خونی موجود در سرخرگها از داروهای ترومبولیتیک (عوامل تجزیهکننده لخته) استفاده شود. این کار از گسترش یافتن آسیب عضله قلبی جلوگیری میکند و ممکن است قبل از غیرقابل ترمیم شدن بافت قلبی، آن را نجات دهد.
نیتروگلیسرین
اگر مبتلا به آنژین قلبی میباشید، احتمالاً پزشک برای شما داروی نیتروگلیسرین را تجویز خواهد کرد. نیتروگلیسرین یک داروی گشاد کننده عروقی است، یعنی رگهای خونی را گشاد میکند تا میزان جریان خون بیشتر شود. مصرف صحیح این دارو، باعث تسکین آنژین ظرف مدت کمتر از ۲ دقیقه میشود. نیتروگلیسرین بازگشت خون به قلب را کاهش میدهد و از این رو حجم کاری قلب کم میشود. نیتروگلیسرین با شلکردن سرخرگهای کرونری اجازه میدهد که اکسیژن بیشتری از طریق خون به قلب شما برسد. شایان ذکر است که هرگز آنژین قلبی به تنهایی نشان دهنده این مطلب نیست که شما مبتلا به حمله قلبی شدهاید یا اینکه عضله قلبتان آسیب دیده است. آنژین قلبی عبارت است از یک کاهش موقتی در میزان جریان خون عضلات قلب، که به علت افزایش تقاضا و کاهش عرضه اکسیژن رخ میدهد. نیتروگلیسرین باعث ایجاد تسکین سریع آنژین قلبی شده و امکان فعالیت بیشتر و احساس درد کمتر را به شما میدهد.
نیتروگلیسرین ارزانقیمت بوده و به هیچ وجه اعتیادآور نیست. روزانه چندینبار میتوانید از آن استفاده کنید بدون اینکه کوچکترین آسیبی به شما برسد. اگر نیتروگلیسرین را به محض احساس ناراحتی مصرف کنید، بهترین تاثیر را خواهد داشت. پزشکان به افراد مبتلا به آنژین پایدار توصیه میکنند تا شرایطی که منجر به درد در آنها میشوند (مثل فعالیت، هیجان، یا احساسات عمیق) را شناسایی نمایند و به صورت پیشگیرانه از نیتروگلیسرین استفاده کنند. بیشتر افراد در وضعیتهایی که قابل پیش بینی میباشند مانند پیادهروی در یک روز سرد یا بادی، بلند کردن وسایل سنگین، دویدن، ورزش کردن بعد از خوردن غذای سنگین، کارکردن تحت فشار بسیار زیاد، صحبت کردن در جمع، فعالیت جنسی، یا عصبانی شدن، نگرانی و… دچار آنژین می شوند.
اگر پزشک برای شما نیتروگلیسرین تجویزکرده است، راهنماییهای لازم در مورد نحوه مصرف صحیح را از او بپرسید. درباره هر گونه نگرانی که در مورد مصرف نیتروگلیسرین دارید، با پزشک خود صحبت کنید. اگر نسبت به نحوه صحیح مصرف این دارو مشکوک میباشید، یک عدد نیتروگلیسرین را در حضور پزشک مصرف کنید. بعد از خوردن قرص کمی احساس سوزش در زیر زبان خود خواهید کرد، صورتتان ممکن است سرخ شود، یا ممکن است احساس پری سر کنید ولی عوارض شدیدتر (سبکی سر یا سردرد شدید) نادرند. وقتیکه به خوردن نیتروگلیسرین عادت کردید، از تسکین ناشی از این دارو، حداکثر بهره را خواهید برد.
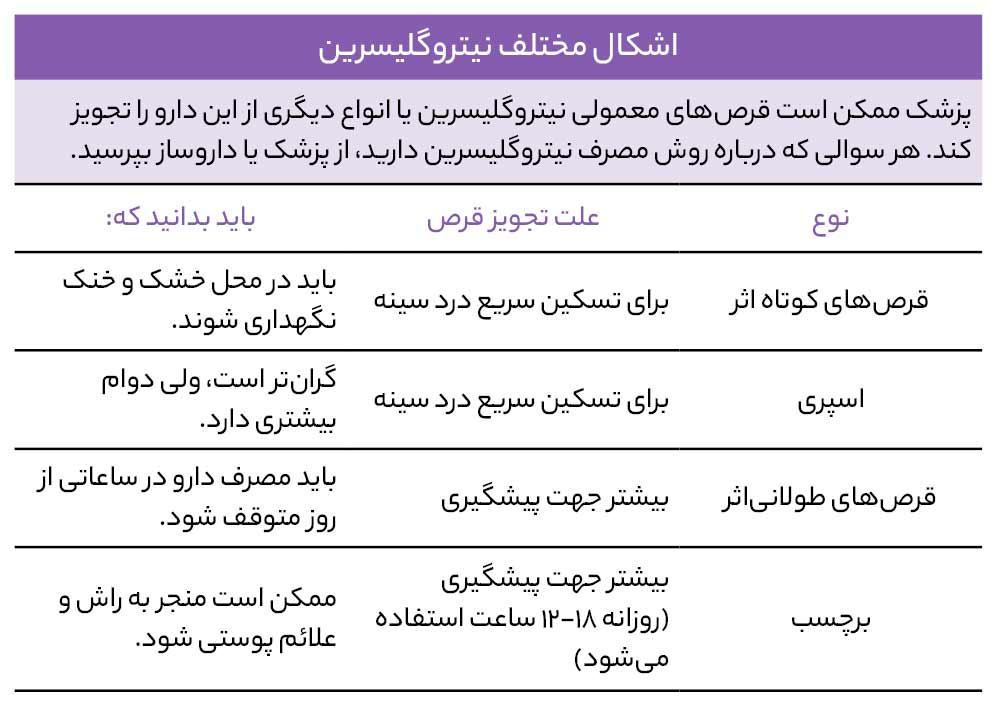
نحوه استفاده از نیتروگلیسرین
نحوه مصرف نیتروگلیسرین آسان است و اثر آن بسیار سریع شروع میشود. نیتروگلیسرین در عرض دو دقیقه یا کمتر اثر میکند.
- قرص را زیر زبان خود نهاده و صبر کنید تا حل شود، این عمل ۲۰ تا ۳۰ ثانیه طول میکشد (میتوانید آن را بجوید ولی این کار تاثیر اضافی چندانی ندارد).
- نیتروگلیسرین در یک دهان مرطوب بهتر از یک دهان خشک اثر میکند.
- همیشه چند قرص را داخل جعبه قرص مصرفی به همراه داشته باشید، تا بتوانید در موقع لزوم فوراً به نیتروگلیسرین دسترسی داشته باشید. اگر قرصها در یک ظرف دربسته نگهداری شوند، ۳ تا ۴ ماه به خوبی قابل نگهداری میباشند.
- اگر مصرف سه قرص نیتروگلیسرین با فاصله هر ۵ دقیقه یکبار درد سینه شما را تسکین نداد، بلافاصله به بخش اورژانس نزدیکترین بیمارستان مراجعه کنید. اگر نیتروگلیسرین را به صورت دیگری مصرف میکنید به دستورالعملهای مربوط توجه کنید.
مهارکنندههای بتا
مهارکنندههای بتا گروهی از داروها هستند که حجم کار قلب و نیاز آن به اکسیژن را کاهش میدهند. این داروها بیشتر برای درمان آنژین، فشارخونبالا، تپش نامنظم قلب (آریتمی)، کاردیومیوپاتی (بیماری عضلات قلب) و نارسایی قلب تجویز میشوند (از آنها همچنین در درمان بیماریهای غیرقلبی مانند سردردهای میگرنی و گلوکوم یا آب سیاه چشم استفاده میشود).
یک مهارکننده بتا از طریق تداخل با پاسخ طبیعی بدن به استرس، عمل میکند. وقتیکه بدن شما به استرس پاسخ میدهد، هورمونهایی به نام کاتهکولامینها (نوراپینفرین و اپینفرین) را آزاد میکند که باعث افزایش ضربان قلب، انقباض عضله قلب و افزایش فشارخون میشوند. یک بتابلوکر آثار کاتهکولامینها را از بین میبرد از اینرو، پاسخ قلب به استرس را تعدیل مینماید. مهارکنندههای بتای بسیار زیادی وجود دارند و به صورت انتخابی در جنبههای مختلف فعالیت کاتهکولامینها عمل میکنند.
پزشک برای درمان آنژین قلبی، ممکن است مهارکننده بتا تجویز نماید. مهارکنندهبتا باعث خواهد شد تا قلب در طی ورزش یا سایر استرسها پیش از بروز آنژین، توانایی انجام فعالیت بیشتری داشته باشد. علاوه بر مصرف روزانه مهارکنندههای بتا باید از داروهای دیگری مانند نیتروگلیسرین نیز به صورت روزانه استفاده نمایید. حتی اگر هیچگونه علایمی نداشته باشید، پزشکان اغلب مهارکننده بتا را تجویز خواهند نمود چرا که تحقیقات علمی نشان دادهاند که این داروها تا حد زیادی خطر بروز یک حمله قلبی دیگر را کاهش میدهند.
اگر دچار یک حمله قلبی شوید، بدن مقدار بیشتری کاته کولامین تولید کرده و باعث فعالیت بیشتر قلب خواهد شد. پزشک ممکن است برای کم کردن فعالیت قلب و محدود نمودن آسیب بافت قلب، داروهای مهارکننده بتا تجویز کند. بعد از بروز حمله قلبی، مهارکننده بتا به پیشگیری از یک حمله قلبی دیگر کمک میکند. ممکن است شما تنها به منظورکاهش خطر یک حمله قلبی دیگر این داروها را مصرف نمایید.
گرچه مهارکنندهای بتا درمان خوبی برای بیماریهای قلبی به شمار میروند، ولی برخی از افراد پس از مصرف این داروها دچار عوارض بالینی مانند خستگی عضلانی پس از ورزش کردن، سبکی سر، غش و… میشوند. اگر مبتلا به ناراحتیهای ریوی مانند آسم هستید، مهارکنندهای بتا ممکن است باعث اسپاسم عضلات نایژهای شده و بنابراین مانع عبور آسان هوا به درون ریهها میشوند و در نتیجه منجر به تنگی نفس و خس خس قفسه سینه شوند. برخی از افراد مبتلا به دیابت که دچارکاهش بیش از حد قندخون شدهاند ممکن است در صورت مصرف این داروها علایم کاهش قند خون را نشان نداده و فقط سبکیسر را احساس نمایند. اگر دچار هرگونه عارضه جانبی ناشی از مصرف مهارکنندههای بتا شدید، بلافاصله به پزشک خود اطلاع دهید. مصرف یک داروی مهارکننده بتای دیگر یا یک تعدیل در مقدار مصرف دارو، ممکن است مشکل را حل کند. با این حال، مصرف دارو را به شکل ناگهانی قطع نکنید و مواظب باشید که مصرف هیچ وعده آن را فراموش نکنید، چون این امر باعث بدترشدن علایم بیماری خواهد شد. اگر از سایر داروها و یا داروهای گیاهی استفاده میکنید، حتماً به پزشک خود اطلاع دهید تا از تداخلات دارویی خطرناک برحذر باشید. در این قسمت، نام ژنریک برخی از مهارکنندههای بتا که به طور شایع مصرف میشوند ذکر میشوند: آتنولول، پروپرانولول، متوپرولول، کارودیلول، اسبوتولول، بتاکسولول، بیسوپرولول، نادولول، پیندولول، سوتالول و تیمولول.
مهارکنندههای کانال کلسیم
گروهی از داروها موسوم به مهارکنندههای کانال کلسیمی یا آنتاگونیستهای کلسیمی، باعث شل شدن سرخرگها و افزایش میزان خون ورودی به قلب میشوند، در عین حال حجم کار قلب را از طریق کاهش فشارخون، کاهش ضربان قلب و کاهش قدرت انقباض عضلانی قلب کم میکنند. از نظر شیمیایی، مهارکنندههای کانال کلسیم با جلوگیری از بروز یک مرحله ضروری در روند انقباض عضلانی در قلب و رگهای خونی اثر خود را میگذارند. در نتیجه قلب و رگهای خونی (یعنی حرکت کلسیم به داخل سلولهای عضلانی)، شل میشوند. مهارکنندههایکانال کلسیم ممکن است برای درمان فشارخونبالا یا آنژین تجویز شوند. همچنین مهارکنندههایکانالکلسیم ممکن است برای پیشگیری از سردردهای میگرنی مصرف شوند. مهارکنندههایکانالکلسیمی در درمان اسپاسم سرخرگهای کرونری و آنژین متغیر ناشی از آن نیز مفید میباشند.
انواع مختلفی از مهارکنندههایکانالکلسیم شامل انواع کوتاهاثر و طولانیاثر وجود دارند. از مهارکنندههایکانالکلسیم اغلب به همراه مهارکنندههایبتا استفاده میشود. عوارض جانبی احتمالی بسته به انواع مختلف داروها، فرق میکنند. برخی از افراد دچار سردرد، حساسیت یا خونریزی لثهها، خواب آلودگی و کسالت، یبوست و ضربان آهسته نبض (کمتر از ۵۰ ضربان در دقیقه) میشوند. در صورت بروز هرگونه عارضه جانبی بلافاصله با پزشک خود گفتگو کنید، ولی به طور ناگهانی مصرف دارو را قطع نکنید.
در این قسمت نام ژنریک برخی از مهارکنندههایکانالکلسیم که زیاد تجویز میشوند، ذکر میشود: دیلتیازم، آملودیپین، وراپامیل، نیفیدیپین، بیپریدیل، فلودیپین، ایزرادیپین، نیکاردیپین و نیزولدیپین.
مهارکنندههای ACE
مهارکنندههای ACE (آنزیم مبدل آنژیوتانسین) گروهی از داروها میباشند که به شکلی رایج برای درمان فشارخونبالا تجویز میشوند و امروزه بسیاری از افراد پس از حمله قلبی به منظور بهبود عملکرد قلب این داروها را مصرف مینمایند. بعد از یک حمله قلبی، بخشی از عضلات قلب دچار آسیب شده و ضعیف میشوند و ممکن است به تدریج بر میزان ضعف آنها افزوده شود. مهارکنندههای ACE با کاستن از حجم کار قلب و شل کردن سرخرگها، روند ضعیف شدن قلب را کند مینمایند.
مهارکنندههای ACE به عنوان گروهی از داروهای ضدفشارخون، از حجم کار قلب که در اثر افزایش فشارخون به وجود میآید، میکاهند و از آسیب دیدگی رگهای خونی قلب، مغز و کلیهها پیشگیری میکنند. کنترل فشارخون بالا از احتمال بروز سکته مغزی، نارسایی قلبی، نارسایی کلیوی و حمله قلبی میکاهد.
به نظر میرسد که مهارکنندههای ACE از طریق مهارکردن یک آنزیم در بدن که به تولید آنژیوتانسین کمک میکند کار خود را انجام میدهند. آنژیوتانسین مادهای است که باعث انقباض رگهای خونی میشود. با جلوگیری از این فرآیند، این داروها باعث شل شدن رگهایخونی، اتساع رگها، کاهش فشارخون و کاهش حجم کار قلب میشوند.
اگر بعد از بروز یک حمله قلبی، پزشک برای شما مهارکنندههای ACE را تجویز نماید، ممکن است لازم باشد تا آخر عمر از این داروها استفاده کنید. این داروها همچنین فشارخون را کنترل میکنند و از فعالیت کلیه در افراد مبتلا به دیابت (بیماری قند خون) محافظت میکنند.
مهارکنندههای ACE باعث افزایش سطح پتاسیم خون میشوند، لذا اگر از پتاسیم، جایگزینهای نمک (که اغلب حاوی پتاسیم میباشند) و یا شیر کم-نمک (که باعث افزایش سطح پتاسیم میشود) استفاده میکنید، حتماً این موضوع را به پزشک خود اطلاع دهید. درباره هرگونه داروی مصرفی دیگر و نیز قبل از مصرف هرگونه داروی بدون نسخه یا مکمل، با پزشک خود مشورت کنید. برخی از عوارض جانبی مصرف مهارکنندههای ACE عبارتند از سرگیجه، سبکی سر، غش ، راشهای پوستی، تب و درد مفاصل. اگر دچار هر یک از این عوارض یا سایر موارد بشوید، به سرعت به پزشک خود اطلاع دهید. سطح بالای پتاسیم اغلب فاقد علایم بوده یا دارای علایم غیراختصاصی مانند حالت تهوع، ضعف، بیقراری، تپش قلب، ضربان نامنظم قلب، یا یک نبض ضعیف و یا آهسته میباشد. در صورت احساس هر یک از این موارد بلافاصله با پزشک خود تماس بگیرید. با اینحال چون سطوح بالای پتاسیم معمولاً باعث بروز برخی از علایم بسیار خطرناک میشوند، لذا ممکن است پزشک بصورت دورهای سطح پتاسیم خون شما را بررسی کند. در این قسمت نام ژنریک برخی از مهارکنندههایACE که زیاد تجویز میشوند ذکر میشود: کاپتوپریل، انالاپریل، بنازپریل، انالاپریلات، فوزینوپریل، لیزینوپریل، پریندوپریل، کینوپریل، رامیپریل و تراندولاپریل.
ممکن است مهارکنندههایگیرندهآنژیوتانسین-۲ (ARBs) تجویز شوند. ARBها با مهارکنندهای ACE فرق میکنند. بطوریکه ARBها به جای مهارکردن آنژیوتانسین در مرحله نخست، جلوی تاثیر آنژیوتانسین را میگیرند.
داروهای درمان کننده لختههای خونی
لختههای خونی اغلب نقش بسیار مهمی در بیماریهای قلبیعروقی ایفا میکنند. در یک فرد سالم، سلولهای خونی تخصص یافتهای به نام پلاکتها وجود دارند. پلاکتها در پاسخ به آسیب، به عنوان راهی برای جلوگیری از اتلاف خون، باعث ایجاد لخته خون میشوند. یک لخته خونی که به شکل غیرطبیعی در سرخرگ کرونری قلب ایجاد میشود، ممکن است باعث حمله قلبی (انفارکتوس قلبی) شود و تشکیل چنین لخته خونی در سرخرگی که به مغز ختم میشود، ممکن است باعث سکته مغزی شود.
در فرد مبتلا به بیماری سرخرگ کرونری، پلاکی که در سرخرگهای کرونری ایجاد میشود، ممکن است توسط عواملی مانند فشارخون بالا، قندخون بالا یا مواد موجود در دود دخانیات ثبات خود را از دست بدهد. نوعی پلاک معروف به پلاک نرم ممکن است پاره شود و باعث پاسخ پلاکتها در این قسمت شده و به تشکیل لخته خونی منجر شود. تشکیل یک لخته خونی در سرخرگی که از قبل دچار تنگی شده است، ممکن است جریان خون را بطورکامل مسدود نموده و منجر به حمله قلبی شود.
عوامل تجزیه کننده لخته
داروهای تجزیه کننده لخته، لخته خون را در سرخرگها حل میکنند و جریان خون به سمت عضلات قلب را حفظ مینمایند. مصرف این داروها میزان ناتوانی و مرگ و میر ناشی از حملات قلبی و سکتههای مغزی را کم مینماید. این داروها (مثل استرپتوکیناز، اروکیناز، و فعالکننده پلاسمینوژن بافتی یا tPA) به محض تشخیص حمله قلبی یا سکته مغزی از روی علایم بیمار و یا تغییرات نوار قلب، تجویز میشوند. اگر بیمار بلافاصله به بیمارستان انتقال داده شده و در عرض ۴ تا ۶ ساعت بعد از شروع علایم بالینی، این داروهای تجزیهکننده لختهخون تجویز شوند در اینصورت کمترین میزان آسیب به عملکرد قلب بیمار واردخواهد آمد. اگر مدت زمان زیادی بگذرد و سپس داروی تجزیهکننده لخته به بیمار تجویز شود، آسیب بافت قلبی پیش از تجویز دارو رخ داده و احیای جریان خون هم نمیتواند بافت قلبی را نجات دهد.
پرسنل بخش اورژانس داروهای تجزیهکننده لخته را به صورت داخل وریدی تجویز میکنند. جدیترین مشکل مصرف این داروها این است که نمیتوانند بین یک لخته خونی طبیعی و غیرطبیعی تمایز قایل شوند. اگر به بیماریهایی مبتلا هستید که، ممکن است منجر به خونریزی شوند مانند زخم معده، و یا اخیرا دچار یک آسیب یا یک خونریزی اخیر مغزی شدهاید و یا اخیرا یک عمل جراحی انجام دادهاید، نباید از این داروها استفاده کنید.
داروهای ضدپلاکتی
ضدپلاکتها در فعالیت پلاکت و تشکیل لختههای خونی دخالت میکنند. پلاکتها عوامل موجود در خون هستند که به یکدیگر میچسبند و لخته خون را به وجود میآورند. از برخی داروها مثل آسپیرین برای پیشگیری از تشکیل لخته در افراد در معرض خطر زیاد حمله قلبی استفاده میشود. برخی از انواع این داروها در صورت وجود درد سینه غیر قابل کنترل (آنژین ناپایدار) و در طول حمله قلبی یا بلافاصله بعد از آن برای کاهش احتمال عود آن تجویز میشوند. ضدپلاکتها همچنین بعد از آنژیوپلاستی، تعبیه یک استنت (فنر)، یا جراحی بایپس به منظور پیشگیری از تشکیل لخته در داخل رگ داروهای ضدپلاکتی تجویز میشوند.
تشکیل لخته خون یک فرآیند شیمیایی پیچیده است و ضدپلاکتهای مختلف در مراحل گوناگون این روند اثر میگذارند. ممکن است از داروهای ضدپلاکتی به تنهایی یا همراه با سایر داروها برای درمان اشکال مختلف حمله قلبی استفاده کرد. آسپیرین آشناترین داروی ضدپلاکتی است. از آنجاییکه این دارو ارزان و موثر بوده و خوردنش هم آسان است، لذا اغلب اولین داروی تجویز شده به محض شروع علایم یک حمله قلبی محسوب میشود. حتی قبل از رسیدن پرسنل اورژانس میتوان از آسپیرین استفاده کرد. مصرف فوری آسپیرین بعد از حمله قلبی ممکن است میزان زنده ماندن را تا ۲۰ درصد افزایش دهد. دربیمارستان ممکن است سایر ضدپلاکتها (مانندکلوپیدوگرل یا مهارکنندههای گلیکوپروتئینها) به صورت خوراکی یا داخل وریدی به بیمار تجویز شوند. پزشکان درحال تحقیق بر روی این موضوع میباشند که چگونه میتوان از این داروها برای کمک بیشتر به بیماران استفاده کرد.
از آنجاییکه تمام داروهای ضدپلاکتی با فرآیند طبیعی لخته شدن خون تداخل میکنند، خطر اصلی مصرف این نوع داروها خونریزی است. خونریزی معمولاً بسیارمحدود است (مانند کبودی پوست یا خونریزی از بینی). در افراد مبتلا به حمله قلبی که در بیمارستان مداوا میشوند، بیشترین نقاط محتمل خونریزی محلهایی هستند که کاتترها وارد بدن شدهاند (برای مثالکشالهران). معمولا برای انجام آنژیوپلاستی کاتتر از کشاله ران وارد بدن میشود. معمولا این نوع خونریزی به راحتی از طریق اعمال فشار در محل خونریزی کنترل میشود. به ندرت ممکن است خونریزی از منشا دیگری مثلا یک زخم معده نشات بگیرد.
رقیق کنندههای خون (اسمی که چندان مناسب نمیباشد)
برخی از بیماران از داروهایی که موسوم به رقیقکنندههای خون میباشند، استفاده مینمایند. برخلاف این اسم، این داروها خون را رقیق نمینمایند و غلظت خون را کاهش نمیدهند، بلکه مانع از تشکیل لخته خون میشوند. آسپیرین، کلوپیدوگرل و وارفارین نمونههایی از این داروها میباشند.
ضدانعقادها
ضدانعقادها برای پیشگیری از ایجاد یا رشد لخته خون مصرف میشوند. ضدانعقادها از طریق تداخل در فرآیند تشکیل لخته خون عمل میکنند. اما ضدانعقادها لخته خونی موجود را به صورتیکه یک عامل ترومبولیتیک (تجزیه کننده لخته) آنرا حل میکند، از بین نمیبرند. گرچه معمولا از ضدانعقادها با عنوان رقیقکنندههای خون یاد میشود، ولی آنها در واقع خون شما را رقیق نمیکنند. ضدانعقادها فقط توانایی خون برای تشکیل لخته را کاهش میدهند. این عوامل مثلا وارفارین قویتر از داروهای ضدپلاکتی میباشند. پزشک باید با دقت بسیار و با فاصلههای زمانی مشخص با آزمایشهای خونی (PT و INR) شما را تحت نظر داشته باشد. این امر برای پیشگیری از عوارض خونریزی دهنده و همچنین حصول اطمینان از تاثیر کافی وارفارین برای ممانعت از تشکیل لخته خون، بسیار مهم است.
اگر شما درگذشته دچار حمله قلبی شده باشید و از داروهای ترومبولیتیک (تجزیهکنندههای لخته) استفاده کرده باشید، خطر بیشتری برای تشکیل لخته خون در نزدیکی محلی که قبلاً توسط یک عامل ترومبولیتیکی (تجزیه کننده لخته) حل شده است، وجود دارد. اگر آسیب جدی به بطن چپ قلب شما وارد شده باشد، ممکن است یک لخته خون در بطن چپ تشکیل شده و منجر به عوارض بسیار شدیدی شود. بنابراین پزشک شما ممکن است وارفارین تجویز کند. همچنین اگر شما، بعد از یک حمله قلبی، مدت زیادی را در بستر بگذرانید، ممکن است در پاهایتان لخته های خونی ایجاد شوند. ضدانعقادها به پیشگیری از تمام این احتمالات کمک میکنند.
هپارین، که در بیمارستان به صورت داخل وریدی مصرف میشود، یک ضدانعقاد شناخته شده و بسیار قوی برای بیماران دچار حمله قلبی محسوب میشود. اگر تحت عملی مانند آنژیوپلاستی قرار گرفتهاید، هپارین برای پیشگیری از ایجاد لخته خون، در محل آنژیوپلاستی مصرف میشود. مقدار مصرف هپارین باید به دقت تنظیم شده و مصرف آن به دقت کنترل شود. یک نوع جدید از هپارین به نام هپارین با وزن مولکولی پایین وارد بازار شده است که تزریقی است و نیازی به کنترل زیاد ندارد. هپارین ممکن است باعث ایجاد خونریزی ناخواسته به عنوان عارضه جانبی نماید. ممکن است پس از آنژیوپلاستی، داروهای بسیارقوی پیشگیریکننده از تشکیل لخته خون مثل کلوپیدوگرل تجویز شوند.
مصرف آسپیرین در بیماری قلبی
در برخی از افراد مصرف منظم آسپرین، روشی برای پیشگیری از عود برخی علایم یا وقایع قلبی میباشد. اگر درگذشته دچار حمله قلبی، حمله گذرای ایسکمیک (TIA) یا یک سکته مغزی ایسکمیک یا آنژین قلبی عود کننده (درد سینه) شدهاید، ممکن است پزشک برای شما آسپیرین تجویز نماید. نتایج برخی از تحقیقات نشان دادهاندکه ممکن است مصرف آسپیرین به پیشگیری از وقوع اولین بار این رخدادها نیزکمک نمایند. آسپیرین به جریان خون کمک میکند و احتمال تشکیل لخته خون را کاهش میدهد. آسپیرین از طریق کاهش فعالیت پلاکتها در خون عمل میکند. وقتیکه پلاکتها مقداری از چسبندگی خود را از دست میدهند، احتمال تشکیل لخته خون کمتر میشود. همچنین ممکن است آسپیرین به محافظت در برابر التهاب سرخرگها کمک کند که در اثر تصلبشرایین (آترواسکلروز) رخ میدهد. همچنین ممکن است آسپیرین به پیشگیری از بروز حمله قلبی در افراد مبتلا به دیابت (بیماری قند خون) کمک کند.
مصرف مرتب آسپیرین با مصرف گاهگاهی آن برای مواردی مثل سردرد فرق میکند. مصرف مرتب آسپیرین دارای برخی از عوارض جانبی میباشد. شما بدون مشورت با پزشک نباید شروع به مصرف آسپیرین برای درمان بیماری قلبی خود نمایید. برای پاسخ به این پرسش که آیا مصرف آسپرین برای شما مفید است یا خیر، پزشک ابتدا یک ارزیابی اولیه انجام میدهد. پزشک ابتدا سابقه پزشکی و خانوادگی، سایر داروهای مصرفی از جمله ویتامینها یا مکملهای گیاهی، آلرژیها و احتمال بروز برخی عوارض جانبی خاص مانند خونریزی معده را در شما بررسی مینماید. سپس پزشک میزان خطر نسبی را در برابر منافع مصرف دارو میسنجد و مقدار (دوز) صحیح مصرف آسپیرین را در شما تعیین مینماید. اگر مبتلا به برخی از بیماریها مثل اختلالات خونریزی دهنده، آسم، اولسرها (زخمها) و یا بیماری کلیوی هستید، ممکن است مصرف آسپیرین در شما گزینه خوبی نباشد.
ممکن است پزشک آسپیرین را جهت پیشگیری از حمله قلبی، سکته مغزی یا دردسینه برای شما تجویز نماید. آسپیرین دارویی است که به عنوان ضدپلاکت شناخته میشود و از لخته شدن خون جلوگیری کرده و میزان التهاب سرخرگها را کاهش میدهد. مصرف منظم آسپیرین با مصرف گاهگاهی آن متفاوت است، در نتیجه با پزشک خود در مورد مقدار مصرف آسپیرین و زمان مصرف آن صحبت کنید (صبح، ظهر یا شب) .
اگر پزشک مصرف آسپیرین را به شما توصیه نمود، بهتر است دقیقا مطابق توصیه وی آسپیرین را مصرف نمایید تا از حداکثر فواید آن بهرهمند شده و احتمال عوارض جانبی آن به حداقل برسد. برگه دستور مصرف موجود در جعبه محتوی آسپیرین برای مصرف عمومی است، نه برای بیماران قلبی، لذا آن را مطالعه نمایید ولی از دستورات پزشک خود تبعیت کنید. برچسب محصولی را که خریدهاید بخوانید تا مطمئن شوید که قرص، حاوی مقدار صحیحی از دارو میباشد که پزشک مصرف آن را برای شما توصیه نموده است. برچسب موجود بر روی قوطی دارو را برای یافتن نام ماده موثر دارو (تحت عنوان “آسپیرین” یا “استیل سالیسیلیک اسید”) بررسی نمایید. اگر دچار هرگونه عارضه جانبی پس از شروع مصرف آسپیرین مانند درد معده، سو هاضمه، دل پیچه یا مدفوع سیاه رنگ (نشانه خونریزی داخلی) شدید، بلافاصله به پزشک مراجعه کنید.
هشدار
مصرف آسپیرین در طی یک حمله قلبی یا سکته مغزی
اگر شما دچار علایم هشداردهنده حمله قلبی (نظیر درد سینه) شدید، مهمترین اقدام تماس با اورژانس یا ۱۱۵میباشد. هرگز بدین صورت عمل نکنید که ابتدا آسپیرین مصرف کنید تا ببینید که آیا درد کم میشود یا خیر و سپس با اورژانس تماس بگیرید. بلکه ابتدا با اورژانس تماس بگیرید و سپس یک عدد آسپیرین بزرگسالان مصرف نمایید.گرچه آسپیرین خود سبب درمان حمله قلبی نمیشود، اما بسیاری از متخصصین جویدن یک عدد آسپیرین بزرگسالان به هنگام احتمال حمله قلبی را توصیه مینمایند. البته اگر به آسپیرین حساسیت دارید یا مبتلا به نوعی بیماری هستید که مانع استفاده شما از آسپیرین میشود، آسپیرین مصرف ننمایید و در این رابطه به توصیههای پزشک خود عمل کنید. پاسخگوی اورژانس (تلفن ۱۱۵) ممکن است ابتدا از شما در مورد حساسیت دارویی سوال نموده و سپس مصرف آسپیرین را توصیه نماید . همچنین تکنسین پزشکی اورژانس ممکن است یک عدد آسپیرین را همراه با سایر داروها به شما تجویز نماید. یک قرص آسپیرین بزرگسالان ممکن است احتمال مرگ به علت حمله قلبی را در حدود ۲۰ درصد کاهش دهد که باعث میشود مصرف آسپیرین یکی از هزینه اثربخشترین اقدامات حیاتبخش در پزشکی محسوب میشود.
اگر شما یا یکی از اعضای خانوادهتان دچار سکته مغزی شدهاید، آسپیرین مصرف نکنید یا استفاده از آن را به فرد بیمار توصیه نکنید، چرا که تمامی سکتههای مغزی توسط لخته خون ایجاد نمیشوند. پرسنل بخش اورژانس بهترین افراد برای تصمیمگیری در مورد این مسئله هستندکه آیا مصرف آسپیرین در نوع خاصی از سکته مغزی مفید و بدونخطر میباشد یا خیر؟
مهارکنندههای ۲-COX و بیماریهای قلبی
بسیاری از افراد دچار درد ناشی از التهاب مفاصل (آرتریت)، به منظور تسکین درد خود، گروهی از داروها به نام مهارکنندههای ۲-COX را مصرف میکنند. مهارکنندههای ۲-COX درد و التهاب را کاهش میدهند و نسبت به سایر داروهای ضدالتهابی (مانند آسپرین) آسیب کمتری به معده میرسانند.
به تازگی «روفکوکسیب» یکی از پرفروشترین مهارکنندههای ۲-COX از بازارها جمعآوری شد. چون مطالعات نشان دادند که این دارو خطر بروز حمله قلبی و سکته مغزی را در برخی از افراد افزایش میدهد. تحقیقات بسیاری نشان دادهاند که مهارکنندههای ۲-COX بر دستگاه قلبی عروقی تاثیر منفی میگذارند. تمامی مهارکنندههای ۲-COX با دقت بسیار از نظر تاثیرشان بر روی قلب دوباره ارزیابی شدند، چرا که هنوز این بحث وجود دارد که آیا تنها برخی از داروهای این گروه در ایجاد خطر حمله قلبی و سکته مغزی نقش دارند یا تمامی آنها؟
«والدکوکسیب» داوطلبانه توسط سازندهاش از بازار جمعآوری شد و «سلکوکسیب» همراه با یک هشدار قوی مبنی بر احتمال آسیب قلبی در بازار باقی ماند. اگر زمانی یکی از این گروه داروها برای شما تجویز گردید، درباره نحوه تسکین درد با حداقل خطر برای معده و احتمال بروز مشکلات قلبی، با پزشک خود صحبت کنید. در برخی افراد (مثلا افرادیکه دارای التهاب مفصلی بسیار شدید هستند و فاقد عوامل خطر بیماریهای قلبیعروقی میباشند) مزایای این داروها ممکن است نسبت به خطرات آنها بیشتر باشد، ولی با این حال با پزشک خود مشورت کنید.
درحالیکه کماکان مراقب معده خود میباشید، شاید لازم باشد که داروهای دیگری را نیز برای تسکین درد خود امتحان کنید. همچنین ممکن است از روشهای غیردارویی نظیر پتوهایحرارتی، بستههای یخ، فیزیوتراپی، طب سوزنی یا ماساژ نیز استفاده کنید. اگر سابقه پزشکی ابتلا به بیماریهای قلبی، دیابت یا فشارخون بالا را ندارید، به ویژه اگر کمتر از ۶۰ سال دارید، ممکن است بتوانید از یک مهارکننده ۲-COX دیگر استفاده کنید. اگر بیش از ۶۰ سال دارید، شاید بهتر باشد که از داروهای ضدالتهابی غیراستروئیدی (NSAIDs) استفاده نکنید، چون خطر بیماری قلبی و سکته مغزی با افزایش سن بالا میرود.
برخی پزشکان در صورت مصرف NSAID ها یا مهارکنندههای ۲-COX اندازهگیری فشارخون حداقل ماهی یکبار را توصیه میکنند. اگر فشار خونتان ناگهانی بالا میرود، یا اگر مچ پاهایتان باد کردهاند، بلافاصله به پزشک مراجعه کنید. برخی بیماران با مصرف «گلوکوزآمین کوندرویتین» که یک مکمل غذایی است تسکین یافتهاند، اما هیچ دلیل پزشکی مبنی بر نحوه فعالیت آن یافت نشده است.
آنژیوپلاستی
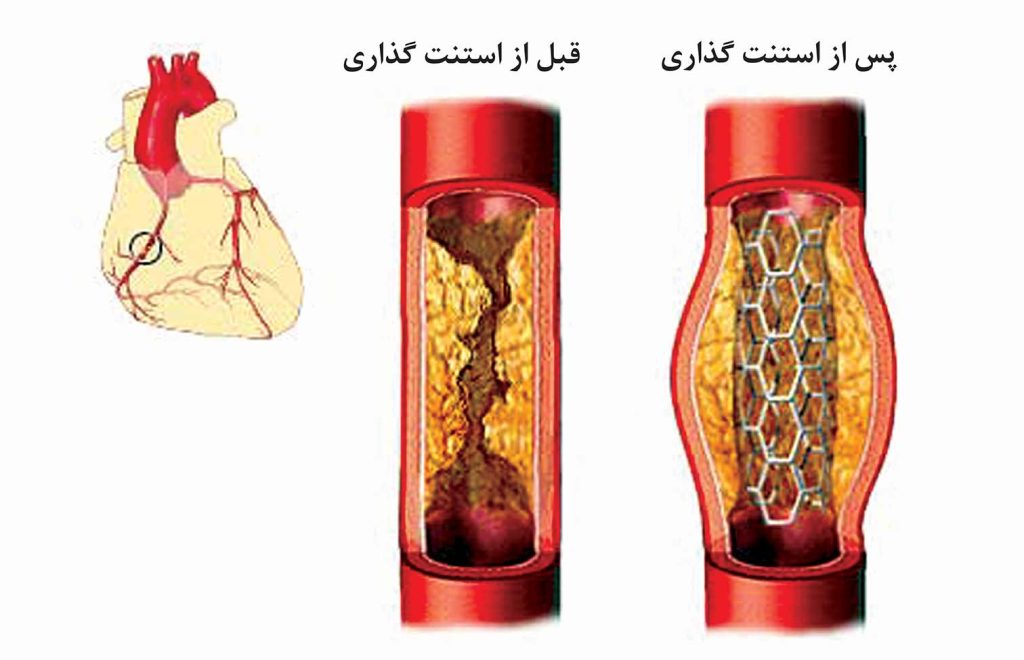
استفاده از داروها و تغییرات سالم در شیوه زندگی همیشه برای پیشگیری از حمله قلبی کافی نیستند. فردی که با آنژین شدید یا حمله قلبی به بیمارستان مراجعه میکند، احتمالا دارای یک یا چند سرخرگ کرونری کاملاً مسدود شده میباشد. اولویت نخست، برقراری سریع و دوباره جریانخون میباشد و اقدام بعدی تلاش برای کاهش میزان خطر وقوع یک حمله قلبی دیگر است. میزان خطر به خصوص زمانی بیشتر میشود که فعالیت پمپاژ قلب در اثر انسداد سه یا چند سرخرگ کرونری و یا انسداد سرخرگ کرونری اصلی سمت چپ (که خون عضلات بطن چپ قلب را تامین مینماید) دچار اشکال شود. آنژیوپلاستی یا آنژیوپلاستی بالونی روشی است که یک سرخرگ مسدود شده را از طریق فشار دادن پلاک به دیوارههای سرخرگ، باز میکند. آنژیوپلاستی کرونری داخل مجرایی از طریق پوست (PTCA) نام دیگر آنژیوپلاستی میباشد. این روش از طریق وارد کردن یک کاتتر در یک سرخرگ (معمولا درکشالهران) و عبور آن از آئورت به سمت قلب انجام میشود. وقتیکه این بالون به محل انسداد رسید، به منظور فشار دادن به پلاک و گشاد نمودن مجرای سرخرگ باد میشود.
با بازکردن یک سرخرگ، آنژیوپلاستی بطور موثری درد آنژین را تسکین داده و میزان آسیب وارده به قلب را کاهش میدهد. آنژیوپلاستی ممکن است به عنوان روشی اورژانسی در فردی انجام شود که در حین حمله قلبی به بیمارستان مراجعه نموده است. همچنین ممکن است آنژیوپلاستی به صورت غیراورژانسی برای تسکین علایم آنژین قلبی یا پیشگیری از حمله قلبی انجام شود.
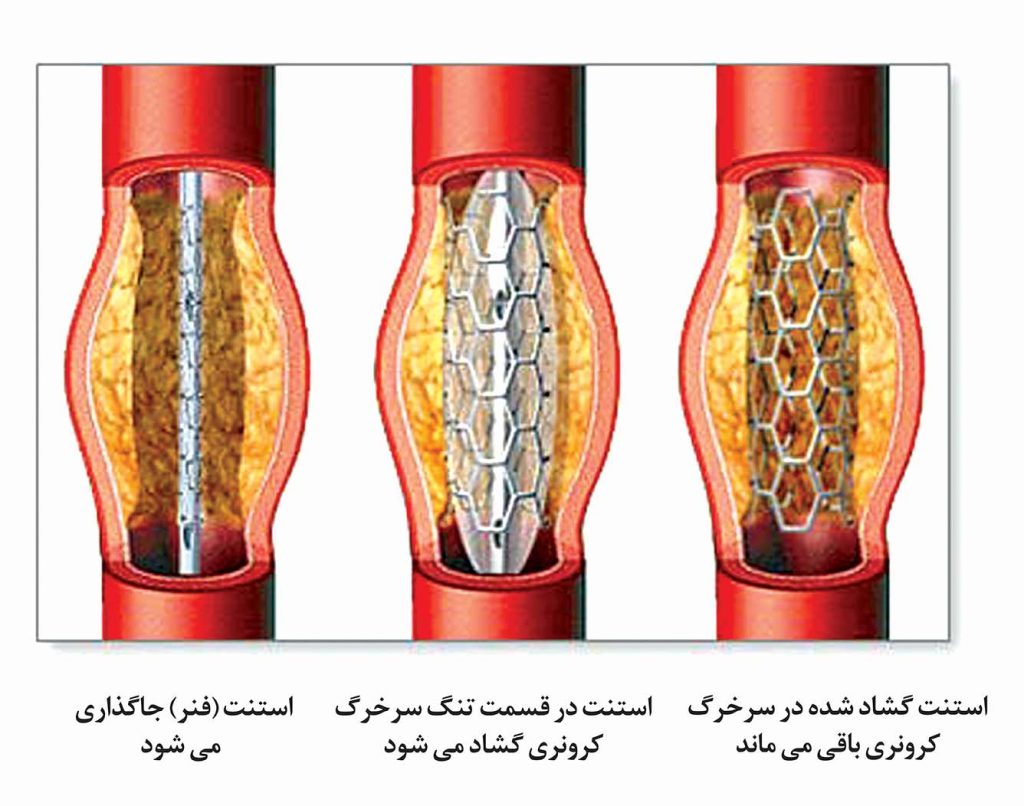
در بیشتر مواردِ آنژیوپلاستی (۷۰ تا ۹۰ درصد موارد) پزشک یک استنت (فنر یا وسیلهای برای حمایت از دیوارههای سرخرگ از درون) را داخل سرخرگ تعبیه خواهد کرد. برخی از استنتها (فنرها) توسط داروهایی پوشانده میشوند که به کاهش میزان خطر تشکیل لخته خون کمک مینمایند. دلیل اینکه استنتها در برخی افراد کارگذاشته نمیشوند، موقعیت و نوع ضایعه میباشد.
هدف اصلی از تعبیه یک استنت، کاهش احتمال تنگ شدن مجدد سرخرگ در همان محل میباشد، که به این فرآیند تنگیمجدد گفته میشود. تنگی مجدد در حدود ۴۰ درصد افرادیکه فقط از آنژیوپلاستی استفاده میکنند و تنها در ۲۰ درصد افرادیکه از آنژیوپلاستی و استنتگذاری توام استفاده میکنند، دیده میشود. بنا به دلایل نامشخص، افراد مبتلا به دیابت (بیماری قند خون) در معرض خطر بیشتر تنگی مجدد قرار دارند.
اگر پزشک استفاده از آنژیوپلاستی را به شما پیشنهاد نماید، ابتدا قبل از انجام آنژیوپلاستی ممکن است از شما یک عکس قفسه سینه با استفاده از اشعه ایکس، یک نوارقلب و آزمایشهای خونی گرفته شود. شما و پزشکتان میتوانید درباره موارد زیر بحث کنید: اینکه چرا آنژیوپلاستی برای شما لازم است؟ آنژیوپلاستی چگونه انجام میشود؟ چه انتظاراتی میتوانید از آن داشته باشید؟
حتما درباره داروهای مصرفی خود به پزشک اطلاعات لازم را بدهید. پزشک ممکن است از شما بخواهد که مصرف آنها (به ویژه ضدپلاکتها و داروهای ضدانعقاد) را قبل از آنژیوپلاستی متوقف کنید. همچنین ممکن است از شما بخواهد که بعد از نیمه شب قبل از آنژیوپلاستی چیزی نخورید و نیاشامید. اگر مبتلا به دیابت (بیماری قند خون) هستید، با پزشکتان به دقت درباره میزان داروها و غذای مصرفی خود صحبت کنید، چون هریک از این عوامل برمیزان قندخون شما تاثیر می گذارند.
آنژیوپلاستی بالونی
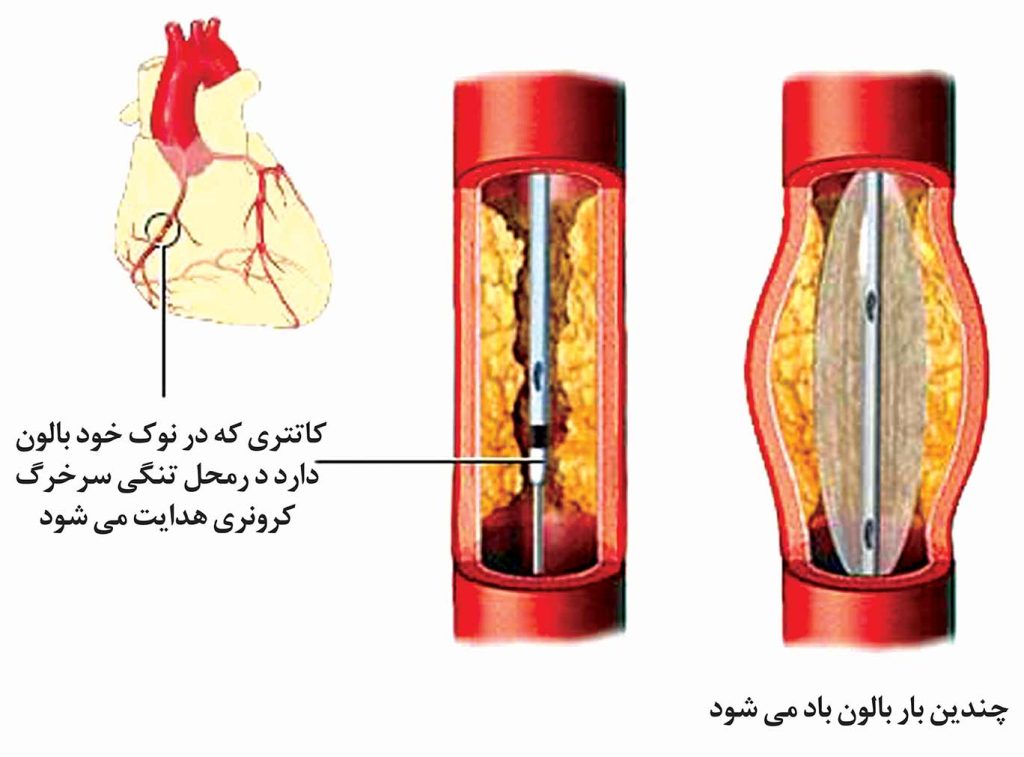
جهت انجام آنژیوپلاستی پزشک کاتتری را که دارای یک بادکنک (بالون) در نوک آن میباشد، وارد رگ خونی نموده و آن را به سمت سرخرگ کرونری دچار انسداد میراند. سپس بادکنک را در محل انسداد باد میکند تا پلاک را به سمت دیواره سرخرگ فشرده سازد. این فرآیند به سرعت جریان خون عضلات قلب را با هزینه و خطر نسبتا کمی برمیگرداند.
نحوه انجام آنژیوپلاستی
معمولا آنژیوپلاستی در یک آزمایشگاه کاتترگذاری قلبی انجام میشود، به این آزمایشگاه “کت لَب” گفته میشود. بر روی قفسه سینه شما الکترودهایی قرار میگیرند و به این ترتیب به یک دستگاه مونیتور قلب وصل میشوید تا قلب شما در حین آنژیوپلاستی کنترل شود. نیاز به بیهوشی عمومی نیست، ولی یک داروی آرامبخش داخل عروقی به شما تزریق میشود. کشاله ران شما (یا گاهی بازو) که کاتتر از آن وارد بدن خواهد شد، اصلاح و ضدعفونی شده و سپس با استفاده از دارو بیحس میشود. بعد از بیحس شدن این قسمت از بدن، دیگرهیچ دردی را در طول آنژیوپلاستی حس نخواهید کرد، ولی در عین حال بیدار و هوشیارخواهید بود.
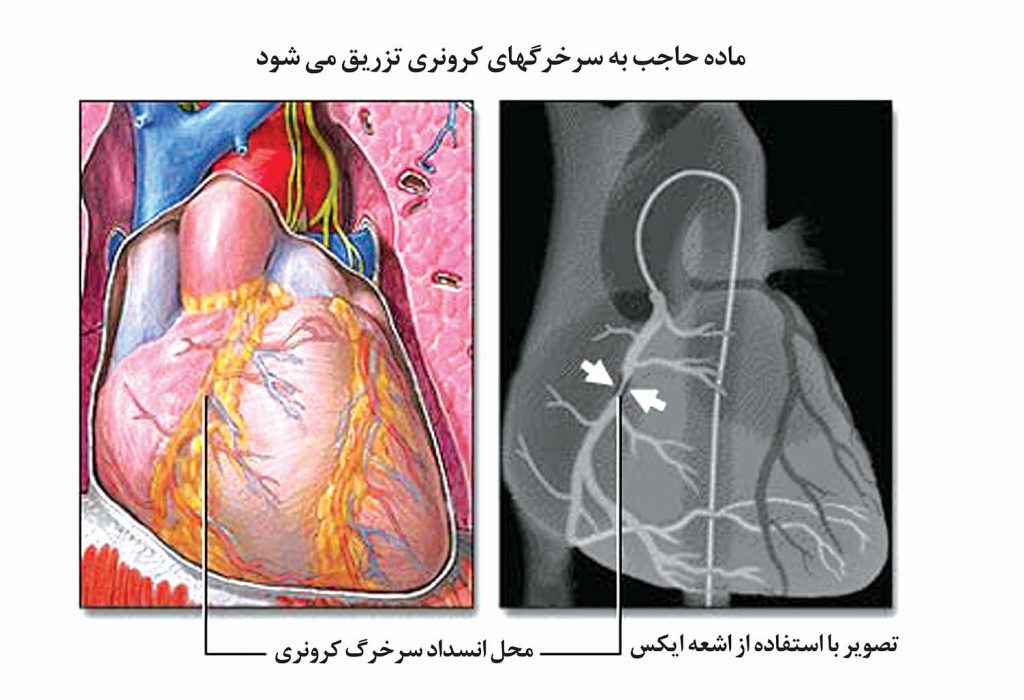
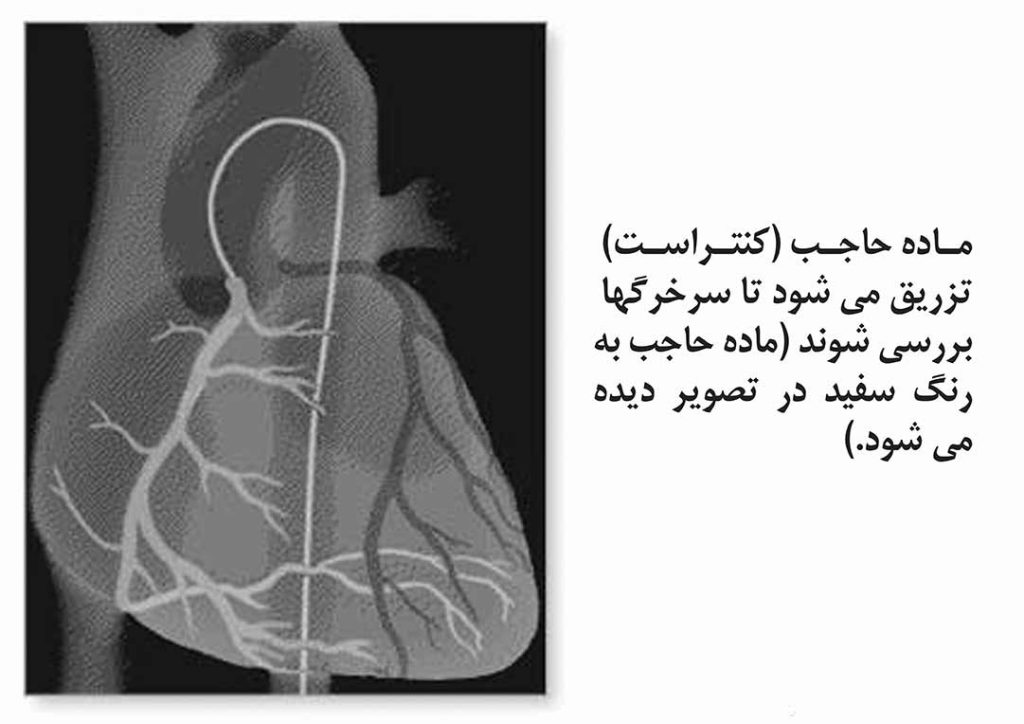
پزشک سرخرگ مناسب را پیدا کرده و کاتتر (یک لوله نازک) را از طریق پوست وارد آن میکند. او کاتتر را از طریق سرخرگ به سمت آئورت و از آنجا به سمت قلب میفرستد، که میتوان مسیر عبور آن را در مونیتور مشاهده نمود. وقتیکه کاتتر در مدخل سرخرگ کرونری قرارگرفت، یک ماده حاجب تزریق میشود تا پزشک بتواند از سرخرگها عکس گرفته (آنژیوگرام) و در صورت وجود هرگونه تنگی در مسیر خون سرخرگ کرونری، آنرا تشخیص دهد. بعد از بررسی اندازه و وسعت انسداد، پزشک ممکن است یک وسیله بالونی شکل را وارد بدن نموده و آن را به سمت محل انسداد هدایت کند و سپس بالون را در برابر دیوارههای سرخرگ باد نماید. بالون باد شده به مدت دو دقیقه در محل دچار تنگی نگهداری میشود و سپس بادش خالی میشود. در صورت لزوم پزشک بارها این کار را تکرارمیکند. در صورت رضایتبخش بودن نتایج، بالون خالی شده و کاتتر از بدن خارج میشود.
نحوه کارگذاشتن استنتها
استنت (فنر) یک قطعه لولهای شکل است که از بافت سیمی مارپیچی شکل ساخته میشود. استنت بر روی بالون در نوک کاتتر قرار میگیرد و به سمت سرخرگ کرونری دچار انسداد هدایت میشود. سپس بالون باد میشود و استنت متسع شده و در محل انسداد قفل میشود و به منزله حائلی رگ را باز نگه میدارد. باد بالون خالی شده و کاتتر خارج میشود، ولی استنت در محل باقی میماند. ظرف چند هفته، بافتهای جدیدی بر روی سطح استنت تشکیل میشوند، بطوریکه سطح داخلی سرخرگها کاملا صاف و صیقلی میشود. استنتگذاری ممکن است به تنهایی هم انجام شود، اما معمولا همراه با آنژیوپلاستی انجام میشود. پزشک ممکن است در طی یک آنژیوپلاستی، بر روی چندین سرخرگ مسدود شده اقدام نماید.
بعد از آنژیوپلاستی
معمولا یک آنژیوپلاستی بین ۴۵ دقیقه تا بیش از ۲ ساعت طول میکشد. بعد از اتمام آنژیوپلاستی و برداشتن کاتتر، پزشکان یا پرستاران با اعمال فشار دستی (و یا استفاده از دستگاههای مخصوص اعمال فشار) به مدت بیست دقیقه یا بیشتر در محل ورود کاتتر جلوی خونریزی را میگیرند و سپس محل را بانداژ میکنند. ممکن است تا زمانیکه داروی آرامبخش در بدنتان وجود دارد، احساس خوابآلودگی نمایید. ممکن است از شما خواسته شود که پس از آنژیوپلاستی درحدود ۸ ساعت در کمال آرامش دراز بکشید. یک پرستار مرتب قلب و فشارخونتان را بررسی کرده و نیز محل ورود کاتتر را به طور مرتب از نظر نشانههای خونریزی بیش از حد و نیز صدمه به خونرسانی سرخرگ کنترل میکند. ممکن است پس از آنژیوپلاستی یک تا دو روز در بیمارستان بستری شوید.
باید با یکی از دوستان یا اعضای خانوادهتان هماهنگ کنید تا شما را پس از آنژیوپلاستی به خانه برساند. شما تا چند روز پس از آنژیوپلاستی نباید خودتان رانندگی کنید تا زخمها کاملا خوب شوند. پزشک به شما خواهد گفت که حداقل تا دو روز پس از آنژیوپلاستی حمام نکنید و یا برای مدت زمان طولانی سر پا نایستید و قدم نزنید. پس از بازگشت به خانه در صورت وقوع خونریزی یا تورم در محل ورود کاتتر یا تب که ممکن است علامتی از وجود عفونت باشد، بلافاصله مراتب را به پزشک خود اطلاع دهید. در صورت جاگذاری استنت در بدن، باید از ورزشهای شدید به مدت ۳۰ روز دوری کنید. با اینحال در بسیاری از موارد افراد خیلی زودتر از این مدت به ورزش و کار خود برگشتهاند. از پزشکتان بپرسید که بهترین زمان برگشت به کار و ورزش چه موقعی میباشد؟
پزشکتان ممکن است داروهایی مانند نیتروگلیسرین را برای شل کردن سرخرگهای کرونری، مهارکنندههای کانال کلسیم را برای محافظت در برابر اسپاسمهای سرخرگ کرونری یا آسپیرین و سایر داروهای ضدپلاکتی را برای پیشگیری از تشکیل لختههای خونی در محل انسداد تجویز نماید. اگر در بدنتان استنت وجود دارد، باید از رقیقکنندهخون مانند آسپیرین استفاده کنید. همچنین باید یک داروی ضدپلاکتی مانند کلوپیدوگرل را حداقل تا یک ماه بعد از جاگذاری استنت لخت فلزی در سرخرگ کرونری و دو سال یا بیشتر پس از جاگذاری استنت دارویی در سرخرگ کرونری مصرف کنید. به علت وجود استنت فلزی، نباید حداقل تا ۴ هفته پس از استنتگذاری بدون ارزیابی ابتدایی پزشکتان، MRI انجام دهید. اما میتوانید از میان دستگاه فلزیاب فرودگاه رد بشوید، بدون اینکه مشکلی برایتان بوجود بیاید.
ثبت استنت
بیمارستان یا مرکز پزشکی که شما آنژیوپلاستی خود را درآنجا انجام میدهید ممکن است از شما بخواهد که در روند ثبت استنت، برای ایجاد بانک اطلاعاتی آنلاین پزشکی از محل استنت شما شرکت کنید. در شرایط اورژانسی، پرسنل پزشکی میتوانند با دسترسی به این اطلاعات بفهمند که استنت شما کجا و چه زمانی در بدن شما جاگذاری شده است. همچنین این ثبت کارخانه سازنده استنت را قادر میکند اطلاعات به روز درباره استنتهای جدید را به شما ارایه دهد. ممکن است به شما یک کارت ثبت نام داده شود که همیشه باید درکیفتان باشد، همچنین میتوانید از یک دستبند پزشکی که حاوی تمام این اطلاعات میباشد، استفاده نمایید.
تنگی مجدد (تنگ شدن یا انسداد مجدد)
اغلب درعرض ۶ ماه پس از آنژیوپلاستی اصلی ممکن است تنگی مجدد در محل همان سرخرگی که آنژیوپلاستی بر روی آن انجام شده است، رخ دهد. گرچه جاگذاری یک استنت به شدت از این احتمال خواهد کاست، ولی ممکن است تنگی مجدد در سرخرگ دارای استنت نیز رخ دهد. این سرخرگ دوباره مسدود خواهد شد چون علاوه بر بافت جدید سالمی که بر روی استنت تشکیل میشود، بافت اسکار نیز ممکن است به صورت زیر سطحی گسترش یافته و به قدری ضخیم شود که جلوی عبور جریان خون را بگیرد. افراد مبتلا به دیابت در معرض خطر بیشتری برای ابتلا به تنگی مجدد میباشند. تنگی مجدد در سایر بیماران نیز رخ میدهد. تنگی مجدد به محل انسداد و الگوی رشد بافت اسکار بستگی دارد.
اگر تنگی مجدد رخ بدهد، فرد احتمالاً علایمی مشابه با مراحل قبل از آنژیوپلاستی (درد سینه بعد از فعالیت بدنی) را تجربه خواهد کرد. در یک فرد مبتلا به دیابت، ممکن است علایم تیپیک کمتر بوده یا شدت کمتری داشته باشند. خوشبختانه، تنگی مجدد ندرتا منجر به حمله قلبی میشود. پزشک باید به دقت در صدد تشخیص تنگی مجدد باشد و با نظارت بر علایم بالینی و انجام استرس تست ورزشی، انسداد در دیگر سرخرگهای کرونری را پیگیری نماید. بعد از آنژیوپلاستی هر گونه علامتی را بلافاصله به پزشک خود اطلاع دهید. اگر تنگی مجدد رخ دهد، ممکن است انجام یک آنژیوپلاستی دیگر یا جراحی بایپس برای اصلاح انسداد لازم باشد.
البته، پزشکان به دنبال روشهایی برای پیشگیری از بروز تنگی مجدد هستند. پیشرفت آشکار در این زمینه استفاده استنتهای آغشته به دارو بوده است، یعنی وسایلی که توسط داروهای آهسته رهش پوشیده شدهاند و این داروها به تدریج وارد بافت پیرامونی میشوند تا از رشد بافت اسکار جلوگیری کنند. به نظر میرسد که استنتهای آغشته به دارو موفقیت طولانیمدت روشهای آنژیوپلاستی را افزایش زیادی دادهاند، ولی در عین حال باعث افزایش خطر کوتاهمدت تشکیل لخته نیز شدهاند. در صورت جاگذاری یک استنت آغشته به دارو، ضروری است حداقل به مدت ۲ سال از “کلوپیدوگرل” و به شکل نامحدودی از آسپیرین استفاده نمایید. قبل از جاگذاری استنت از پزشک خود بپرسید که کدامیک از انواع استنتهای فلزی یا آغشته به دارو برای شما مناسبتر است. پزشکان برخی مراکز درمانی مشغول کار بر روی روشی به نام براکیتراپی هستند. در این روش از اشعه برای متوقف کردن رشد بافت در اطراف استنت استفاده میشود. یک کاتتر با یک نوک رادیواکتیو وارد محل انسداد اطراف استنت شده و یک مقدار اشعه را درآنجا آزاد میکند. اگرچه این تشعشع تنها ۱۰ دقیقه طول میکشد، ولی جلوی رشد طولانیمدت بافت را میگیرد، براکیتراپی هنوز در دسترس عموم قرار نگرفته است و نیازمند تحقیقات بیشتری است.
شما پس از آنژیوپلاستی میتوانید با پیروی از یک شیوه سالم زندگی، خود را در برابر تنگی مجدد محافظت نمایید. سیگار را ترک کنید، غذاهای کم چرب بخورید، به طورمرتب ورزش کنید، داروهای خود را به موقع مصرف کنید و مرتب با پزشک تماس داشته باشید. یک برنامه بازتوانی قلبی، تمام این تغییرات حیاتی را در زندگی شما اعمال نموده و از شما پشتیبانی مینماید.
آنژیوپلاستی لیزری
در برخی از مراکز پزشکی، میتوان آنژیوپلاستی را با استفاده از فنآوری لیزری انجام داد. یک کاتتر دارای نوک لیزری از طریق سرخرگ به محل انسداد در سرخرگهای کرونری هدایت میشود و سپس پرتوهای ضربانی لیزر، باعث تبخیر گرفتگی میشوند. این روش را میتوان به تنهایی، یا همراه با آنژیوپلاستی معمولی انجام داد. به علت سودمندی سایر روشها از فنآوری لیزری استفاده زیادی نمیشود. تصمیمگیری راجع به اینکه بیمار باید توسط چه روشی (آنژیوپلاستی بالونی، استنتگذاری، آنژیوپلاستی لیزری یا عمل جراحی بایپس سرخرگ کرونری) درمان شود به محل انسداد، تعداد انسدادهای موجود و وسعت انسدادها بستگی دارد. انتخابهای درمانی مورد نظر خود را با پزشک درمیان بگذارید و اطمینان حاصل نمایید که همه توصیههای پزشک را به خوبی درک کردهاید.
درمان شلاتیونی
ممکن است نکاتی را در مورد «درمان شلاتیونی» به عنوان یک درمان جایگزین به جای درمانهای متداول بیماری سرخرگهای کرونری شنیده باشید. درمان شلاتیونی عبارتست از تزریق یک ماده شیمیایی مصنوعی تحت عنوان EDTA (اتیلن دی امین تترا اسیدیک اسید)، که جهت درمان مسمومیت با فلزات (جیوه یا سرب) کاربرد دارد . EDTA به منظور اتصال به این فلزات در جریان خون و تسهیل دفع آنها در ادرار به کار میرود. برخی متخصصین از مصرف EDTA در بیماری سرخرگهای کرونری با این فرضیه که کلسیم (یکی از اجزای پلاک) را از خون دفع مینماید حمایت میکنند . این امر منجر به حل شدن پلاک و تجزیه آن میشود. برخی بیماران احساس میکنند که پس از درمان شلاتیونی احساس بهتری پیدا میکنند. برخی متخصصین از تغییرات مثبت در شیوه زندگی برای دستیابی به موفقیت پشتیبانی میکنند.
هیچگونه دلایل علمی معتبری برای این درمان وجود ندارد و شرکتهای بیمه استفاده از آن را در درمان بیماری قلبیعروقی پوشش نمیدهند. همچنین EDTA با خطر بروز نارسایی کلیه، اثرات مضر بر روی مغز استخوان و اختلالات ریتم قلبی همراه میباشد. موسسه ملی سلامت به تازگی یک کارآزمایی بالینی بزرگ جهت جمعآوری اطلاعات مربوط به ایمنی و سودمندی این درمان قلبی را آغاز نموده است. بدون توجه به این اطلاعات، فردیکه تصمیم به استفاده از این درمان جایگزین دارد، به ویژه در مواردیکه میخواهد بجای درمانهای متداول دیگر از آن استفاده کند، باید به دقت مراقب باشد.
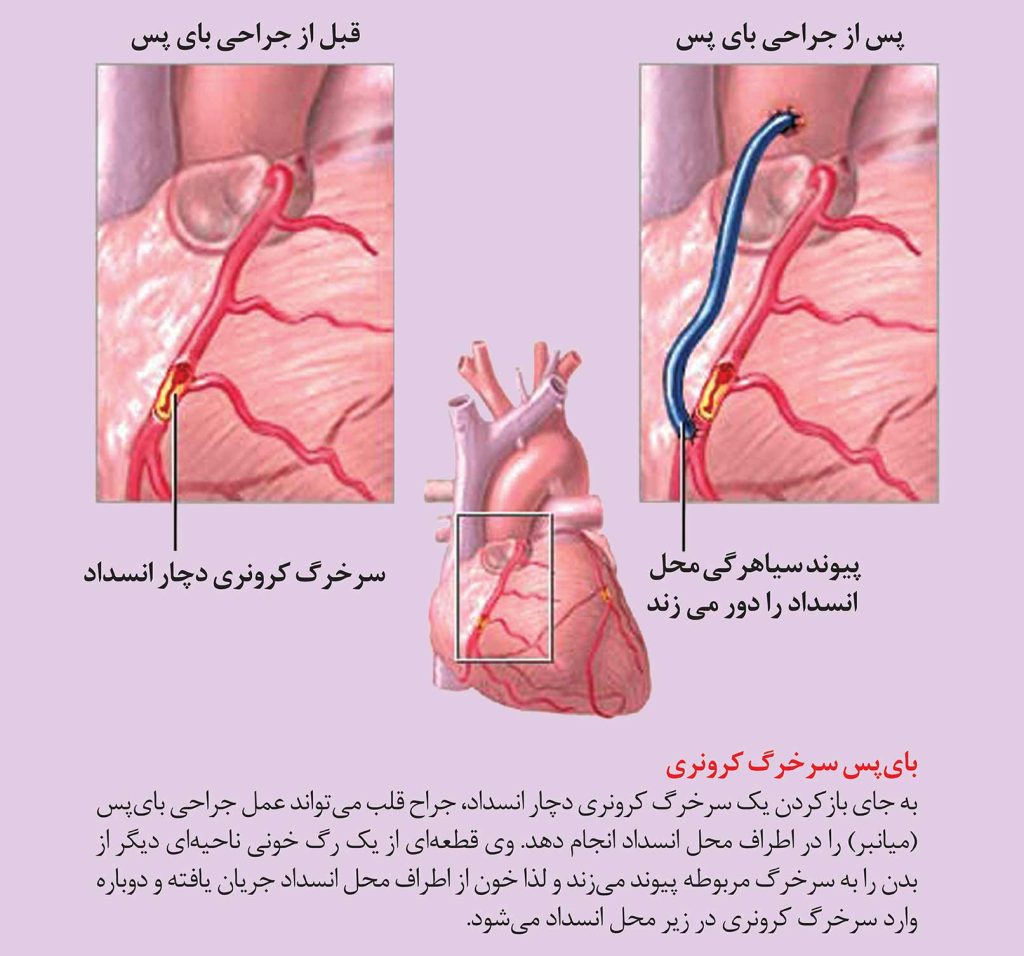
بایپس سرخرگ کرونری
بایپس سرخرگ کرونری، مسیرهای جدیدی را برای عبور خون از اطراف یا بایپس سرخرگ مسدود فراهم میکند. بایپس سرخرگ کرونری، یک عمل جراحی مهم برای تامین خون کافی برای عضلات قلب محسوب میشود. برای انجام عمل جراحی بایپس، جراح بخشی از سیاهرگ ساق یا ران بیمار یا یکی از سرخرگهای دیواره قفسه سینه یا بازوی وی را برمیدارد و به سرخرگ کرونری مسدود شده پیوند میزند تا یک مسیر فرعی در اطراف گرفتگی ایجاد شود. به این عمل جراحی، پیوند بایپس سرخرگ کرونری (CABG) یا بایپس سرخرگ کرونری (CAB) گفته میشود. پزشکان ممکن است عمل بایپس را به عنوان یک استراتژی تهاجمی درمان بیماری سرخرگ کرونری بنا به دلایل مختلفی توصیه کنند: وقتیکه داروها و تغییرات سالم در شیوه زندگی به اندازه کافی برای پیشگیری از بروز آنژین شدید یا حمله قلبی کارساز نباشند، وقتیکه انسدادها زیاد و وسیعند، یا وقتیکه یک بیماری مانند دیابت یا نارسایی قلبی باعث تاثیرکمتر سایر درمانها از قبیل آنژیوپلاستی میشوند.
سالانه افراد زیادی عمل بایپس انجام میدهند. برای انجام این عمل جراحی باید استخوان جناغ شکافته شود تا قلب در دسترس قرار گیرد. در این عمل جراحی معمولاً لازم است که فرد در سراسر مدت عمل از دستگاه قلب-ریه استفاده نماید، یعنی در حالیکه جراح بر روی قلب بیمار کار میکند، قلب وی متوقف شده و هیچ حرکتی ندارد.
ممکن است بیمار به بیش از یک عمل بایپس در سرخرگهای خودش نیاز داشته باشد تا خون کافی به عضلات قلبش برسد. تعداد سرخرگهای بایپس شده نشاندهنده شدت وخامت اوضاع نیست و موقعیت و وسعت انسدادها از اهمیت بیشتری برخوردار میباشند.


مراحل آمادهسازی برای انجام عمل جراحی بایپس
بیشتر اعمال جراحی بایپس سرخرگ کرونری، جزء اعمال جراحی با تعیین وقت قبلی هستند (یعنی اورژانسی نیستند). اگر متخصص قلب، بایپس سرخرگ کرونری را توصیه کند، میتوانید با او درباره این سوالات بحث کنید: اینکه چرا این عمل جراحی برای شما خوب است؟ این عمل جراحی چه خطرهایی دارد؟ راهحلهای جایگزین پیش روی شما کدامند؟ و اینکه خانواده شما چه چیزهایی را باید درباره دوره عمل و دوره نقاهت شما بدانند؟ اگر تصمیم به انجام عمل جراحی گرفتید، حتماً داروهای مصرفی خود را با پزشک در میان بگذارید، این مورد شامل داروهای بدون نسخه و مکملها نیز میشود. از داروهای مصرفی خود فهرستی تهیه کنید و آنرا با خود در زمان عمل جراحی به بیمارستان بیاورید. با نزدیک شدن روز جراحی، هرگونه تغییر در وضعیت سلامتی خود را به پزشک گزارش کنید. آگاهی از علایم سرماخوردگی یا آنفولانزا مانند تب، لرز، سرفه کردن یا آبریزش بینی ضروری است. حتی کوچکترین عفونت ممکن است در بهبود شما تاثیرگذار باشد.

احتمالاً صبح روز جراحی یا شب قبل از عمل جراحی، در بیمارستان پذیرش میشوید. از شما درخواست میشود که قبل از مراجعه به بیمارستان حمام کنید. از شما درخواست میشود که از نیمه شب روز قبل از عمل جراحی، چیزی نخورید و نیاشامید تا از بالا آوردن محتویات معده و خفگی ناشی از آنها در طی عمل جراحی جلوگیری شود (اگر چیزی خوردهاید، صادقانه به پزشک خود اطلاع دهید). حتماً بپرسید که آیا میتوانید با مقدار کمی آب که هر روز داروی خود را با آن میخوردید، در منزل داروی خود را مصرف نمایید. شما باید منتظر انجام نوار قلب، آزمایشهای خونی، آزمایشهای ادرار و عکسبرداری با اشعه ایکس از سینه باشید. سپس یک پرستار به شما یک داروی آرامبخش تجویز خواهدکرد تا قبل از رفتن به اتاق عمل آرام شوید. نواحی مورد عمل جراحی (قفسه سینه، ساق، ران و یا بازو) شسته شده، استریل شده و در صورت لزوم اصلاح خواهند شد.
دستگاه قلب-ریه
دستگاه قلب-ریه یا دستگاه بایپس قلبیریوی که وظیفه قلب و ریهها را به عهده میگیرد، جراح را قادر میسازد تا قلب شما را متوقف کرده و عمل بایپس سرخرگها، بازسازی یا تعویض دریچه یا پیوند قلب را انجام دهد. درحالیکه قلب متوقف شده است و خون دریافت نمیکند، سرد میشود تا به اکسیژن کمتری نیاز داشته باشد و به بافت قلبی هم آسیبی نرسد.
در ابتدای عمل، دمای قلب شما بوسیله یکی از تکنیکها پایین آورده میشود، تا این که به تدریج فعالیت آن کم و در نهایت متوقف شود. در این لحظه دستگاه قلب-ریه به کار میافتد، خون دارای اکسیژن کم (که از بدن شما به دهلیز راست شما جریان دارد) را قبل از ورود به قلب منحرف کرده و آنرا وارد یک واحد اکسیژنرسانی میکنند. در اکسیژنرسان، اکسیژن در خون ایجاد حباب کرده و گلبولهای قرمز، اکسیژن را بر میدارند. سپس حبابهای هوا از خون دفع شده و دوباره خون به سمت آئورت برگردانده میشود. سپس خون اکسیژندار در تمام بدن شما به گردش در میآید.
دستگاه قلب-ریه میتواند تا ساعتها کارکند، این دستگاه توسط متخصصی که متخصص خونرسانی (پرفیوژنیست) نام دارد کنترل میشود. بعد از اتمام جراحی، جراح دوباره قلب شما را توسط شوک الکتریکی به کار میاندازد و دستگاه قلب-ریه را خاموش میکند و قلب و ریههای شما دوباره فعالیت پمپ کردن و اکسیژنرسانی خود را از سر میگیرند.
نحوه انجام بایپس
در اتاق عمل به دستگاه مونیتور قلب وصل خواهید شد تا قلب شما در حین عمل جراحی کنترل شود. قبل از تعبیه یک راه وریدی در بازویتان، به شما یک داروی بیحس کننده موضعی تجویز شده و پس از آن یک داروی بیهوش کننده عمومی دریافت خواهید کرد. این جراحی حدود ۴ تا ۶ ساعت طول میکشد، که بستگی به تعداد و پیچیدگی انسدادها دارد. وقتیکه به طورکامل به خواب رفتید، یک لوله تنفسی (لوله داخل نای) از راه دهانتان وارد نای شما خواهد شد تا تنفس شما تسهیل شود و پرستاران از این طریق بتوانند ترشحات ریههای شما را پاک کنند. لوله دیگری از طریق بینی وارد گلو و از آنجا وارد معده خواهد شد تا بعد از به هوش آمدن، احساس تهوع یا نفخ ننمایید. یک سوند (لوله باریک) در مجرای ادراری شما وارد خواهد شد تا ادرار را در حین و بعد از عمل جراحی تخلیه کند.


به شما یک داروی ضدانعقاد مانند هپارین تجویز خواهد شد تا از لخته شدن خون شما جلوگیری کند. سپس شما به یک دستگاه قلب-ریه وصل خواهید شد، این دستگاه جایگزین فعالیت پمپاژ قلب شما شده و درطول عمل اکسیژن خون را تامین میکند، بنابراین در حالیکه جراح مشغول جراحی بر روی قلبتان است، قلب متوقف شده و از خون پر و خالی نمیشود.
تعداد رگهایی که در حین جراحی بایپس میشوند به تعداد سرخرگهای کرونری و شاخههای اصلی مسدود شده آنها بستگی دارد. جراح شما میتواند یک بایپس را به روشهای مختلفی انجام دهد. او ممکن است قسمتی از سیاهرگ دراز پای شما (ورید صافن) یا سرخرگ رادیال در بازو را بردارد. جراح یک انتهای رگ را به آئورت (سرخرگ بزرگی که از قلب خارج میشود) در نزدیکی منشا سرخرگهای کرونری بخیه میزند و انتهای دیگر را به سرخرگ کرونری آسیب دیده در زیر ناحیه مسدود شده پیوند میزند. بنابراین، یک مسیر جدید برای عبورخون از کنار ناحیه مسدود شده ایجاد میشود.
در بسیاری از موارد، حداقل یک بایپس با استفاده از بخشی از یک یا هر دو سرخرگ پستانی داخلی موجود در پشت استخوان جناغ دیواره سینه شما انجام میشود. این سرخرگها از آئورت منشا میگیرند بنابراین جراح دیگر مجبور نیست که کل یک رگ را جدا سازد. او میتواند یک انتهای سرخرگ را از دیواره قفسه سینه جدا کرده و آنرا به سرخرگ کرونری در زیر محل انسداد پیوند بزند. سرخرگهای باقی مانده دیواره قفسه سینه را با خون کافی تغذیه میکنند. از این سرخرگهای پستانی بطور شایعی استفاده میشود، چرا که انسداد مجدد آنها بعد از عمل جراحی بسیار نادر است.
بعد از اتمام عمل، جراح باید اطمینان حاصل نماید که قلب شما به خوبی خونرسانی میشود، خون نشت نمیکند و در لمس کردن آن ناحیه نرم است. همچنین انجام یک آنژیوگرافی قلبی در حالیکه هنوز روی میز جراحی دراز کشیدهاید این امکان را ایجاد میکند که پزشک مطمئن شود، سرخرگها نشت داخلی ندارند. سپس جراح، قلب شما را بوسیله شوک الکتریکی دوباره به کار میاندازد و فعالیت قلبی از دستگاه قلب-ریه به قلب شما بازگردانده میشود.
نقاهت در بیمارستان
بعد از عمل جراحی، باید ۱ تا ۳ روز را در بخش مراقبتهای ویژه (ICU) بگذرانید، این بخش جایی است که کارکنانش به دقت فعالیت قلب شما را زیرنظر دارند. شما دارای یک لوله تنفسی بوده و حداقل به مدت چند ساعت به دستگاه تنفس مصنوعی متصل خواهید بود و همچنین در سینه شما لوله های درناژ موقتی برای تخلیه خون و مایعات اضافی تعبیه خواهد شد (در برخی از افراد به ویژه آنهاییکه دارای بیماریهای زمینهای ریوی میباشند، مدت زمان استفاده از دستگاه تنفس مصنوعی بیشتر خواهد بود). از گردن یا از زیر استخوان ترقوه در ناحیه سینه یک کاتتر وارد خواهد شد تا امکان کنترل فعالیت و فشار قلب شما ممکن شود. همچنین سیمهای دستگاه ضربانساز به عضله قلب شما وصل شده و پس از خروج از سینه به یک دستگاه ضربانساز وصل خواهد شد. از طریق یک راه داخل وریدی سرم تزریق میشود تا آب بدن شما کم نشود همچنین مسکنهای ضد درد نیز برای شما تجویز میشود.
برخی بیمارستانها از پمپ ضددرد استفاده میکنند تا بتوانید مقدار ورود داروهای ضددرد به داخل رگ را کنترل کنید. کاتتر کوچکی که در بریدگی سینه شما تعبیه شده است میتواند یک بیحس کننده موضعی را بطورمستقیم به محل جراحی بفرستد. پمپ ضد درد از طریق فشار دادن یک دکمه در کنار تخت فعال میشود. تحقیقات نشان میدهند که وقتی بیماران کنترل داروهای ضددرد خود را به دست میگیرند، درد بهتر کنترل میشود. همچنین این افراد در این حالت معمولا از داروی کمتری استفاده مینمایند. کنترل درد توسط خود بیماران باعث میشود که افراد سریعتر و راحتتر بهبود یابند.
لوله تنفسی بعد از چند ساعت برداشته میشود. بیشتر بیماران ظرف مدت ۲۴ ساعت بعد از عمل جراحی بایپس میتوانند بنشینند و پس از یک یا دو روز میتوانند راه بروند. وقتیکه پزشکتان قانع شد که قلبتان به ثبات رسیده است، میتوانید بخش مراقبتهای ویژه (ICU) را ترک کنید، در این صورت لوله ها و کاتترهای اضافی از بدن شما خارج میشوند. برخی افراد بعد از عمل جراحی دچار ریتم سریع قلبی و یا ریتم نامنظم قلبی میشوند. این حالت را میتوان به وسیله داروها درمان کرد. همچنین ممکن است حرکت قلب کند شود، در این حالت از ضربانساز مصنوعی استفاده میشود. ممکن است شما به حد کافی قوی بوده و بعد از ۵ تا ۷ روز از بیمارستان مرخص شوید.
عوارض عمل جراحی بایپس ممکن است شامل ذات الریه (پنومونی)، عفونت دستگاه ادراری و یا سکته مغزی باشند. کم خونی بعد از عمل جراحی شایع است، ولی بدن با گذشت زمان آن را جبران میکند. بینظمیهایی نیز در ریتم قلب ممکن است دیده شوند و در این صورت نیاز به درمان با دارو یا نصب ضربانساز وجود دارد.
نقاهت در خانه
معمولا دوران نقاهت بعدی در خانه چندین هفته طول میکشد تا شما به شرایط عادی برگردید. برخی افراد اشتهای خود را از دست میدهند و دچار یبوست میشوند. ممکن است به آسانی خسته، کسل یا افسرده شوید و یا خوابیدن برای شما دشوار شود. برخی افراد در محدودهای که رگهای خونی برداشته شدهاند نظیر ساق پا دچار تورم میشوند. همچنین ممکن است در قسمت شانهها و بالای کمرتان دچار درد عضلانی شوید. این عوارض، طبیعی بوده و ممکن است در عرض ۴ تا ۶ هفته از بین بروند. بهبودی کامل معمولا چندین ماه طول میکشد، این امر تا حدی به بهبود استخوان جناغ شما ربط دارد که ممکن است دردناک باشد. حتماً درباره عوارض ناراحت کنندهای که دارید با پزشک خود صحبت کنید.
پزشک به شما کمک میکند تا هرچه زودتر به شرایط عادی بازگردید. او ممکن است پیشنهاد کند که به تدریج کارهایی مانند پیادهروی، بیرون رفتن از خانه با دوستان، انجام دادن کارهای سبک خانه یا کارهای حیاط و بالارفتن از پلهها را انجام بدهید.
نتایج جراحی بایپس قلبی
عمل جراحی بایپس سرخرگ کرونری باعث بهبود علایمی مانند آنژین در بیشتر افراد (در حدود ۹۰ درصد) میشود و ممکن است طول عمر بیماران پرخطر را افزایش دهد. بیشتر افراد میتوانند بعد از عمل جراحی به سرکارهای معمولی خود بازگردند و تا سالها علایمی هم دیده نمیشود. اما جراحی بایپس، بیماری سرخرگ کرونری را درمان نمیکند. ممکن است انسدادهای جدیدی در سایر قسمتهای سرخرگها ایجاد شوند و خون در رگهای پیوندی نیز لخته ببندد. بعضی شاخههای سرخرگها خیلی کوچکند، لذا اصلاح آنها با عمل جراحی بایپس ممکن نیست و انسداد این سرخرگهای کوچک ممکن است منجر به آنژین قلبی شود. از نظر آماری، در حدود ۴۰درصد افراد جراحی شده علایم انسداد جدید در پیوندهای بایپس شده را در عرض ۱۰ سال پس از عمل جراحی نشان میدهند.
کنترل عوامل خطری که منجر به ایجاد انسداد میشوند، مهمترین راهی است که شما و پزشکتان میتوانید بیماری سرخرگ کرونری را با آن کنترل نمایید. حفظ وزن طبیعی یا کاهش وزن درصورت نیاز، ترک سیگار، خوردن غذای سالم قلبی و انجام منظم ورزش در چنین حالتی از اهمیت زیادی برخوردار است. پزشک در کنار شما برای کنترل مطلوب کلسترول بالا، فشارخون بالا و دیابت تلاش خواهد کرد. در چند ماه اولیه پزشکی که با او در تماس هستید شما را هر ۱ تا ۳ ماه ویزیت خواهد کرد و سپس حداقل سالی یکبار وضعیت شما باید توسط پزشک بررسی شود.
احتمالاً به شما توصیه میشود آسپیرین را برای مدت نامحدودی مصرف کنید. همچنین ممکن است پزشکتان داروهایی مانند مهارکنندههای ACE، مهارکنندههای بتا، یا داروهای کاهنده کلسترول را برای کمک به کنترل بیماریتان و بهبود علمکرد قلبتان تجویز نماید.
زندگی با بیماری قلبی
پس از اینکه شما دچار حمله قلبی شدید یا تحت عملی مانند آنژیوپلاستی یا جراحی بایپس قرارگرفتید، ضروری است که شما یک گام به عقب بردارید و شیوه زندگی خود را مورد ارزیابی مجدد قراردهید تا بتوانید احتمال یک حمله قلبی دیگر را کاهش دهید. هدف شما در دوران نقاهت قطعا برگشت به فعالیتهای طبیعی میباشد. میزان بهبودی شما بستگی به موارد زیر دارد: میزان فعالیت شما پیش از حمله قلبی چه قدر بوده است، حمله قلبی چه قدر شدید و آسیبزننده بوده است، بدن شما چه پاسخی به آن داده است و چه درمانی صورت گرفته است. در هفتهها و ماههای اول پس از حمله قلبی بهبودی شما سریعتر رخ میدهد اگر از استرس، دماهای خیلی بالا و خیلی پایین و شرایطی که سبب وارد آمدن فشار به قلب شما میشوند پرهیز کنید. ممکن است شما قادر باشید که برخی فعالیتها را با اصلاحاتی انجام دهید تا فشارهای جسمانی و احساسی بر قلب خودتان را کاهش دهید.صحبت کردن با پزشک در مورد وضعیتتان مهم است. در این قسمت رهنمودهایی در این مورد ارائه میشوند:
رانندگی:
رانندگی به توجه و تمرکز کامل نیاز دارد. رانندگی ممکن است با حرکات و تنشهای ناگهانی همراه باشد و به شکل غیرقابل پیشبینی استرسزا باشد. پس از یک حمله قلبی ممکن است پزشک شما توصیه کند که از رانندگی به مدت یک هفته یا بیشتر پرهیز کنید. اگر شما تحت عمل بایپس قرار گرفتهاید، انتظار میرود که در عرض ۴ تا ۶ هفته بتوانید رانندگی کنید. در ابتدا ممکن است توصیه شود که رانندگی خود را به سفرهای کوتاه و نواحی آشناتر محدود کنید.
کار:
اینکه شما چه زمانی به سرکار خود برگردید، بستگی به نیازهای جسمانی و احساسی کار شما دارد. اکثر افراد در عرض ۴ هفته تا ۳ ماه پس از حمله قلبی به سرکار خود برمیگردند. پس از جراحی بایپس اگر دارای کار دفتری هستید میتوانید ۴ تا ۶ هفته بعد به سرکار خود برگردید. اگر کار شما نیازمند بلند کردن اجسام یا سایر فعالیتهای جسمانی شدید باشد ضروری است تا ۳ ماه استراحت نمایید، تا به بهبودی نسبی دست پیدا کنید. ممکن است ضروری باشد تا با سرپرست کاری خود در مورد تغییرات در کار خود یا حتی انتخاب یک کار جدید که برای قلبتان مشکلزا نباشد، مشورت نمایید. افراد دارای مشاغل خطیر و مهم نسبت به افراد با شغلهای کم اهمیتتر ضروری است که زودتر به سرکار خود برگردند.
رابطه جنسی:
هیچ دلیلی وجود ندارد که شما به محض به دست آوردن توانایی جسمانی جهت برقراری رابطه جنسی از آن خودداری نمایید. پس از حمله قلبی شما در عرض ۳ تا ۴ هفته میتوانید رابطه جنسی را از سر بگیرید. شما بهتر است ابتدا این امر را به آهستگی امتحان نموده و به تدریج آن را به الگوی اولیه خود برگردانید. اگر تحت عمل بایپس قرار گرفتهاید، جناغ شما تا حدود ۳ ماه به طور کامل بهبود نمییابد. در طول این دوره شما از وارد آوردن فشار بر دست و شانه باید خودداری کنید. اما لازم نیست از رابطه جنسی پرهیز کنید. این مسئله صحیح نیست که رابطه جنسی سبب بروز یک حلمه قلبی مجدد میشود. پزشکان همیشه میگویند اگر شما قادر باشید دو طبقه راه پله را بالا بروید اغلب به طور ایمن میتوانید رابطه جنسی داشته باشید.
از نظر احساسی ممکن است شما دچار احساس ناامیدی یا افسردگی در طول و یا پس از یک حمله قلبی یا یک عمل جراحی بزرگ شوید. این احساسات با بهبودی شما کاهش مییابند. ازصحبت کردن در مورد احساسات خود با همسرتان درنگ نکنید. در صورتیکه شما یا همسرتان هرگونه نگرانی در این زمینه دارید با پزشک خود مشورت کنید.
بازتوانی قلبی
برنامههای بازتوانی قلبی اغلب از طریق بیمارستانها به افراد ارایه میشوند. برنامه بازتوانی قلب، یک برنامه مراقبت پزشکی است که به شما کمک میکند تا نحوه زندگی کردن در کنار بیماری قلبی را یاد بگیرید. همچنین شما را با منابعی آشنا میسازد که میتوانند کمکهایی به شما عرضه نمایند تا به زندگی کامل و رضایتبخش برگردید. این برنامه هر چند محدودیت زمانی دارد، ولی سرعت بهبودی شما را بالا میبرد. کارکنان آموزش دیده با شما کار میکنند تا شما بهبودی، وضعیت پزشکی، برگشت به کار و زندگی خانوادگی بهتری داشته باشید. در بازتوانی، ورزشی که در شرایط تحت کنترل و زیر نظر پرسنل پزشکی مجرب انجام میشود سطحی از ایمنی را فراهم مینماید که به شما کمک میکنند تا به اهداف ورزشی خودتان راحتتر و آسانتر از ورزش کردن به تنهایی دست یابید. بسیاری از بیمهها بازتوانی قلبی را پوشش میدهند. پزشک شما معمولا اطلاعاتی درباره برنامههای بازتوانی قلبی نزدیک به محل زندگی شما ارایه میدهد.
برنامه باز توانی معمولاً سه ماه طول می کشد و به چهار مرحله تقسیمبندی میشود: بستری شدن در بیمارستان، دوران نقاهت زودهنگام (۲ تا ۱۲ هفته بعد از رفتن به خانه)، دوران نقاهت دیرهنگام (۶ تا ۱۲ هفته یا بیشتر) و مرحله نگهداری.
مرحله نگهداری شامل بقیه عمر شما میباشد و در این مرحله تغییرات مثبت شیوه زندگی دایمی شده و شما به فعالیتهای طبیعی زندگی برمیگردید. یک برنامه بازتوانی قلبی به شما در موارد زیر کمک خواهد کرد:
- افزایش تدریجی سطح فعالیت جسمانی شما به منظور تقویت قلبتان بطوریکه بتوانید ظرفیت فعالیت جسمانی خود را به طور ایمن به حداکثر برسانید.
- تغییر شیوه آشپزی، رژیمهای غذایی و شیوههای تغذیه به منظور تمرکز بر یک رژیم کم چرب و کم کلسترول
- تهیه و تنظیم برنامهای برای متعادل کردن رژیم غذایی و میزان فعالیت ورزشی به منظور کنترل وزن
- استفاده از مشاوره و سایر کمکها برای ترک سیگار
- استفاده از مشاوره درباره تاثیر شغل بر سلامتی قلب و اینکه چگونه میتوان از خود مراقبت کرد
- یادگیری روشهای مختلف (مانند یوگا، مدیتیشن، یا ماساژ) به منظور کنترل استرس موجود در محیطهای کاری
- پرداختن به جنبه عاطفی و روانی تغییرات زندگی
- گفتگو با افرادیکه با چالشهای مشابهی مواجه بوده و تغییرات مشابهی را در زندگی خود اعمال میکنند
جراحی قلب با حداقل تهاجم
متخصصان قلب در برخی از مراکز پزشکی از دو روش جایگزین برای جراحی بایپس قلبی به منظوریافتن روشهایی با تهاجم کمتر و قیمت ارزانتر برای درمان بیماری سرخرگ کرونری استفاده میکنند. هردوی این روشها جایگزینهای نوید بخشی میباشند، اما نتایج و پیامد آنها در درازمدت، همچنان درحال بررسی است.
بایپس سرخرگ کرونری به روش PACA یا PortCAB
در این روش، قلب شما متوقف میشود و از یک دستگاه قلب-ریه استفاده میشود. جراح برشهای کوچکی را به نام ورودی در سینه شما ایجاد میکند و ممکن است قسمتی از استخوانهای دنده روی قلبتان را بردارد. او پیوند بایپس را از طریق این ورودیها انجام میدهد و بجای دیدن مستقیم محل عمل جراحی از طریق مانیتورها محل عمل جراحی را مشاهده مینماید.
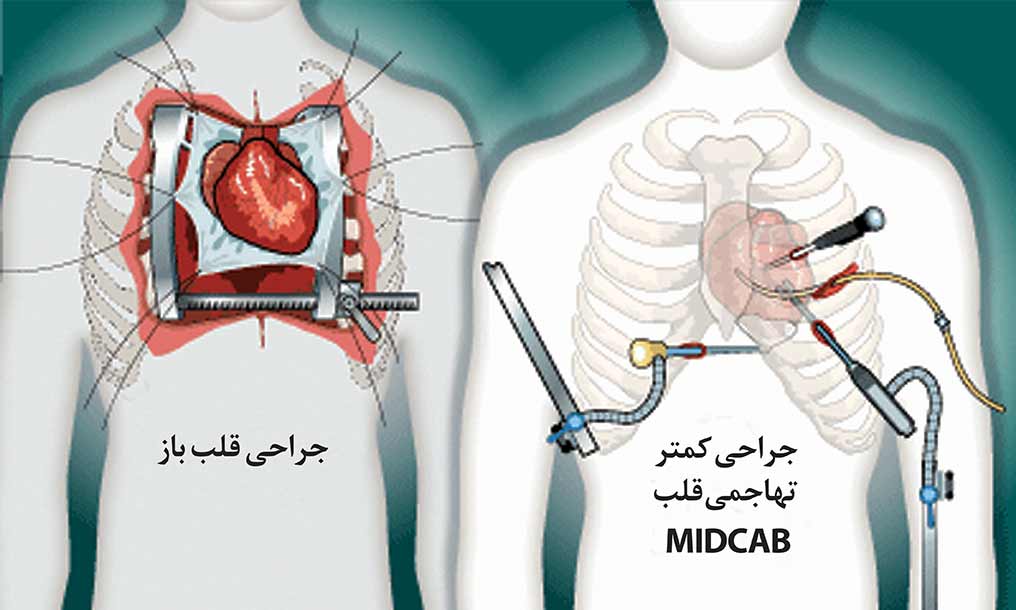
بایپس سرخرگ کرونری با حداقل تهاجم (MID CAB)
این روش بدون استفاده از دستگاه قلب-ریه انجام میشود و این درحالیست که قلب شما کماکان میتپد. از این روش تنها زمانی استفاده میشود که قرار است تنها یک یا دو سرخرگ بایپس شوند. جراح ورودیهای کوچکی را به شکلی که توضیح داده شد ایجاد میکند و همچنین برش کوچکی را درست در بالای سرخرگ دچار انسداد ایجاد میکند به این ترتیب او به جای استفاده از مونیتور به طور مستقیم محل انجام عمل جراحی را میبیند. معمولا در این عمل جراحی از یک سرخرگ دیواره قفسه سینه (سرخرگ پستانی) استفاده میشود.
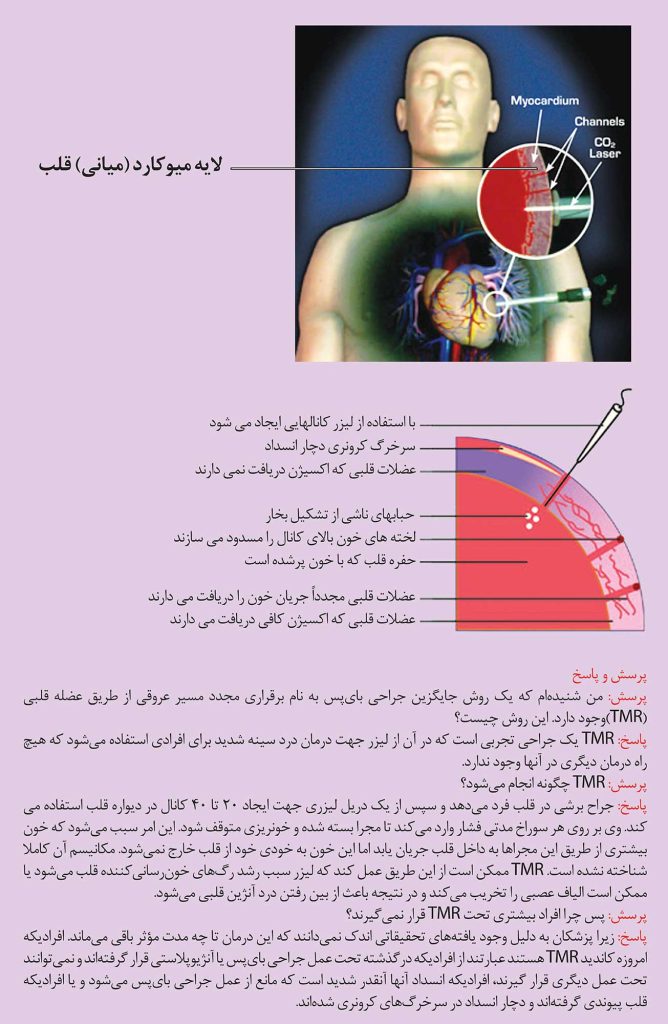
فهرست منابع
کتاب راهنمای پیشگیری و درمان بیماریهای قلبی عروقی – دکتر اکبر نیکپژوه
تاریخ آخرین ویرایش: دیماه ۱۴۰۲