موکورمایکوزیس (قارچ سیاه)
موکورمایکوزیس که قبلاً با نام زیگومیکوزیس و گاهی قارچ سیاه نیز نامیده میشد، یک عفونت قارچی مهم است که معمولاً در افرادی که سیستم ایمنی ضعیف تری دارند بروز میکند. افراد در هر سنی ممکن است تحت تأثیر قرار بگیرند، از جمله نوزادان که به صورت زایمان زودرس به دنیا آمدهاند.
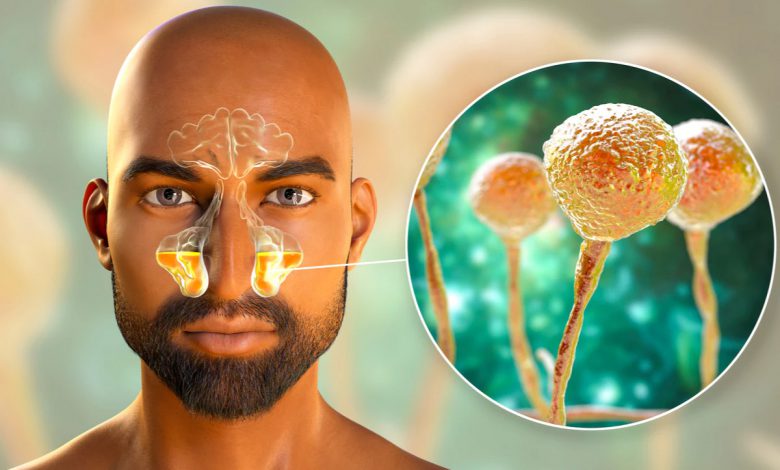
گردآوری: دکتر عرب عامری و همکاران واحد ارتقای سلامت بیمارستان رضوی مشهد
نحوه انتقال: بیماری بیشتر با تنفس و یا خوردن غذای آلوده و قرار گرفتن هاگها در یک زخم باز منتقل می شود این قارچ اگر چه در محیط پیرامون (تجزیه مواد آلی مانند میوه و سبزیجات پوسیده، برگ و کود حیوانی) وجود دارند، اما معمولاً در انسان با سیستم دفاعی سالم بیماری ایجاد نمی کنند.
عوامل مستعد کننده بیماری شامل بالا بودن میزان آهن خون، دیابت، بدخیمی ها، پیوند اعضا، ایدز و مصرف کورتیکواستروئید یا دارویهای سرکوبکننده ایمنی، تروما، سوختگی و سوء تغذیه است.
برخی از عفونت های موکورمایکوزیس چند روز تا چند هفته پس از بستری شدن در بیماران COVID-19 بخصوص نوع دلتا و بیشتر در بیماران با عوامل زمینه ای تشخیص داده شدند. رشد قارچ در لوله های تنفسی، کپسول اکسیژن و دستگاه های تنفس مصنوعی و عدم ضد عفونی مناسب آنها از جمله عوامل دیگر شیوع این قارچ در بیماران کرونایی است.
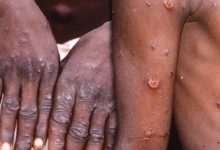
تظاهر بیماری: این بیماری معمولاً بصورت عفونت سینوسها و مغز rhino-orbital-cerebral infection تظاهر پیدا می کند. البته آلودگی ریهها، معده و رودهها و پوست نیز گزارش شده است موکورمیکوزیس با انفارکتوس و نکروز (مرگ) بافت مشخص می شود که در نتیجه تهاجم سریع هیف های قارچ به عروق ایجاد می شود.
علایم: بستگی به اندامی است که آلوده شده باشد و در شایع ترین حالت آن (تقریبا ۵۰% موارد) که عفونت سینوسها و مغز rhino-orbital-cerebral infection است بیشتر بصورت آبریزش بینی، تورم و درد و گاهاً بی حسی یک طرفه چشم، پیشانی یا صورت، سردرد، تب، زخم یا نکروز (بافتمردگی) بینی، سینوزیت و کاهش بینایی بروز می کند. در سایر موارد تهوع، استفراغ، تغییر رنگ پوست و در موارد شدید مغزی تغییرات خلق و خو تا کاهش سطح هوشیاری دیده می شود.
همچنین گسترش بیماری از سینوس ها به بافت های مجاور می تواند منجر به فلج اعصاب جمجمه و لخته شدن خون در شریان کاروتید شود.
تشخیص: با آندوسکوپی سینوس ها بیوپسی و نمونه برداری انجام میشود و با استفادهCT و گاهاً MRI می توان شدت بیماری را تعیین کرد.
درمان: بهطور کلی با کنترل دوز داروها، تجویز دارو های ضد قارچ و دبریدمان (برداشتن بافت مرده) است. البته اگر بیمار کوید ۱۹ وابسته به دستگاه و در بخش مراقبتهای ویژه بستری باشد ابتدا باید دزهای کنترل شده داروهای کورتون را دریافت کند و علائم کرونا را در این بیماران کاهش دهیم. پس از گذر از این مرحله درمانهای دارویی و حتی جراحی برای برداشتن بافت های آسیب دیده انجام می شود.
مرگ و میر در بیمارانی که پیش از درگیری به این نوع عفونت، سال ها دارای بیماری زمینهای بودهاند بیشتر اتفاق میافتد اما در موارد دیگر این عفونت قابل درمان است.
پیشگیری: این بیماری مسری نیست و افراد به صورت تک گیر به آن مبتلا میشوند. افرادی که مبتلا به دیابت و بیماریهای زمینه هستند و از داروی های ضد التهابی استفاده میکنند، باید بیش از پیش پروتکل های بهداشتی را رعایت کنند تا این بیماری نیز کنترل شود و از شیوع آن در کشور کاسته شود.
سایراقدامات پیشگیرانه شامل استفاده از ماسک بخصوص در مناطق با گرد و غبار و محافظت از پوست در برابر قرار گرفتن در معرض خاک مانند هنگام باغبانی یا برخی کارهای خاص در فضای باز است.
منبع: UPTODATE و…