دیابت (Diabetes)
دیابت نوعی بیماری است که زمانی که بدن نمیتواند به اندازه کافی انسولین تولید کند یا به درستی از آن استفاده کند، ایجاد میشود. نتیجه این اتفاق، افزایش سطح قند خون است.
دیابت چیست؟
دیابت نوعی بیماری است که زمانی که بدن نمیتواند به اندازه کافی انسولین تولید کند یا به درستی از آن استفاده کند، ایجاد میشود. نتیجه این اتفاق، افزایش سطح قند خون است.
انواع مختلفی از دیابت وجود دارد اما ۲ نوع اصلی دیابت عبارتند از:
- دیابت تیپ ۱:
این نوع دیابت زمانی ایجاد میشود که بدن هیچ انسولینی تولید نمیکند. از آنجایی که این بیماری بیشتر در کودکان و نوجوانان یافت میشود، به آن دیابت نوجوانی نیز گفته میشود؛ البته به خاطر داشته باشید که دیابت نوع ۱ میتواند در بزرگسالان نیز مشاهده شود.
- دیابت تیپ ۲:
این نوع دیابت زمانی ایجاد میشود که بدن انسولین کافی تولید نمیکند و یا به درستی از انسولین تولید شده استفاده نمیکند. در گذشته پزشکان تصور میکردند که تنها بزرگسالان در معرض ابتلا به دیابت نوع ۲ قرار دارند؛ اما در حال حاضر در ایالات متحده دیابت نوع ۲ به طور روز افزون در کودکان نیز یافت میشود. پزشکان گمان میکنند که این افزایش موارد ابتلا به دیابت نوع ۲ در کودکان به علت شیوع بیشتر اضافه وزن و چاقی و کمتر شدن فعالیت فیزیکی در آنان است.
در بحث دیابت، اصطلاح دیگری به نام {پیشدیابت} وجود دارد. پیشدیابت به وضعیتی گفته میشود که در آن قند خون بالاتر از حد طبیعی است اما به اندازهای که بتوان آن را به عنوان دیابت در نظر گرفت، بالا نرفته است. پیشدیابت به طور چشمگیری خطر ابتلا به دیابت نوع ۲ را افزایش میدهد. (اکثر افراد دچار پیشدیابت، دچار دیابت نوع ۲ میشوند)
خبر خوب این است که در صورت ابتلا به پیشدیابت، میتوان با اصلاح سبک زندگی، از ابتلا به دیابت تیپ ۲ جلوگیری کرد یا حداقل آن را به تعویق انداخت. تغییرات سبک زندگی عبارتند از: داشتن رژیم غذایی سالم، رسیدن به وزن طبیعی و حفظ آن و داشتن فعالیت بدنی منظم.
علائم دیابت
علائم دیابت از فردی به فرد دیگر متفاوت است. مراحل اولیه دیابت علائم بسیار مختصری دارد و معمولا بیماران متوجه بیماری خود نمیشوند؛ در حالیکه آسیب به چشم، کلیهها و سیستم قلبی عروقی شروع شده است.

علائم شایع دیابت عبارتند از:
- گرسنگی شدید
- تشنگی شدید
- تکرر ادرار (و پُر ادراری)
- کاهش وزن بدون توجیه
- خستگی و خوابآلودگی
- تاری دید
- تاخیر در بهبود زخمها و کبودیها
- پوست خشک خارشدار
- بیحسی و گِزگِز شدن دستها و پاها
- عفونتهای مکرر پوست، لثه، مثانه و واژن
افراد مبتلا به دیابت تیپ ۲ ممکن است نشانههای مقاومت انسولین را نیز نشان دهند. این نشانهها عبارتند از: تیرگی پوست اطراف گردن یا زیر بغل، فشار خون بالا، اختلالات کلسترولی، عفونتهای قارچی و فقدان یا تاخیر در قاعدگی در دختران نوجوان یا زنان.
اگر قند خون به شدت بالا باشد، ممکن است منجر به وضعیتی به نام کتواسیدوز دیابتی (DKA) شود. کتواسیدوز دیابتی یکی از عوارض بسیار خطرناک دیابت کنترل نشده است. برخی از نشانههای کتواسیدوز دیابتی عبارتند از:
- تهوع و استفراغ (حتی بیش از یکبار)
- تنفسهای عمیق و سریع
- نفسهای با بوی استون!
- ضعف، خوابآلودگی، لرزیدن، گیجی و سرگیجه
- حرکات عضلانی ناهماهنگ
اگر دیابت درمان نشده رها شود، سطح قند خون بسیار بالا میرود. در این صورت ممکن است علائمی مانند تنگی نفس، درد شکم، استفراغ، کم آبی بدن و حتی کوما و مرگ ایجاد شود.
دیابت چگونه ایجاد میشود؟
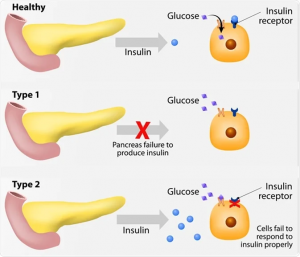
دیابت تیپ ۱: در دیابت نوع ۱، بدن انسولین تولید نمیکند زیرا سیستم ایمنی خود بدن به سلولهای تولیدکننده انسولین در لوزالمعده حمله و آنها را تخریب کرده است. پزشکان از علت ایجاد این فرآیند مطمئن نیستند. اگر یکی از والدین یا خواهر و برادر شما به دیابت نوع ۱ مبتلا باشند، خطر ابتلای شما نیز بالاتر است.
دیابت تیپ ۲: هنگامی که غذا میخوریم، بدن اکثر غذای خورده شده را به نوعی قند به نام گلوکز تبدیل میکند. هورمونی به اسم انسولین کمک میکند تا این قند وارد تمام سلولهای بدن شود تا درون سلولها برای تامین انرژی سوزانده شود. انسولین به وسیله لوزالمعده (پانکراس) تولید میشود. در برخی از افراد مبتلا به دیابت نوع ۲، یا لوزالمعده انسولین کافی تولید نمیکند و یا سلولهای بدن نمیتوانند به درستی از آن استفاده کنند (مقاومت به انسولین). این اتفاقات باعث میشود که گلوکز به جای ورود به سلولها، درون خون تجمع یابد. سطح بالای گلوکز در خون میتواند به مشکلات سلامتی جدی که نتیجه آن آسیب به عروق، اعصاب، قلب، چشمها و کلیه است، بیانجامد.
عوامل خطر مشخص ابتلا به دیابت تیپ ۲ عبارتند از:
- وزن: چاقی، مهمترین عامل خطر مستقل ابتلا به دیابت تیپ ۲ میباشد. هر چقدر بیشتر اضافه وزن داشته باشید، مقاومت به انسولین در بدنتان بیشتر است. برای اینکه بدانید تناسب اندام دارید یا نه، با پزشک خود مشورت کنید. یک رژیم غذایی سالم و کم چربی و داشتن فعالیت بدنی منظم میتواند به شما در کاهش تدریجی وزن و حفظ آن کمک کند.
- سن: خطر ابتلا به دیابت تیپ ۲ با افزایش سن (خصوصاً بعد از ۴۵ سال) افزایش مییابد. اگر چه سن را نمیتوان تغییر داد، میتوانید روی سایر عوامل خطر کار کنید تا احتمال ابتلای شما به دیابت کاهش یابد.
- سابقه خانوادگی: سابقه خانوادگی نیز قابل تغییر نیست ولی دانستن آن برای شما و پزشکتان اهمیت دارد. خطر ابتلای یک فرد به دیابت در صورتی که پدر، مادر یا خواهر و برادرش به دیابت مبتلا باشند، بیشتر است. اگر فردی در خانواده شما به دیابت مبتلاست، موضوع را با پزشک خود در میان بگذارید.
- بارداری: دیابت بارداری، نوعی دیابت است که تنها در بارداری اتفاق میافتد. اگر چه دیابت بارداری پس از زایمان برطرف میشود اما برای حدود نیمی از زنان مبتلا به دیابت بارداری، طی ۱۵ سال پس از زایمان تشخیص دیابت نوع ۲ نیز گذاشته میشود. حتی اگر فردی مبتلا به دیابت بارداری نشود، زنانی که نوزادان با وزن ۴ کیلوگرم و بیشتر به دنیا میآورند، با احتمال بیشتری در طول زندگی به دیابت نوع ۲ مبتلا میشوند. آکادمی پزشکان خانواده آمریکا توصیه میکند که غربالگری برای ابتلا به دیابت بارداری پس از هفته ۲۴ بارداری انجام شود و معتقد است که شواهد کافی از فواید یا مضرات انجام غربالگری قبل از هفته ۲۴ بارداری وجود ندارد.
- سندرم تخمدان پلی کیستیک (PCOS): این سندرم زمانی به وجود میآید که به دنبال عدم تعادل هورمونی در زنان، کیستهای متعدد در تخمدان تشکیل میشود. زنان مبتلا به این سندرم، در معرض خطر بالاتری برای ابتلا به دیابت نوع ۲ قرار دارند.
- سیگار کشیدن و مصرف الکل: مصرف الکل و تنباکو ممکن است خطر ابتلا به دیابت تیپ ۲ را افزایش دهد. سیگار و الکل را هر چه زودتر ترک کنید.
با افزایش تعداد عوامل خطر، خطر ابتلا به دیابت تیپ ۲ نیز افزایش مییابد. اگر فردی ۲ یا تعداد بیشتری از عوامل خطر را داشته باشد، باید با پزشک در مورد روشهای پیشگیری از ابتلا و یا به تعویق انداختن ابتلا صحبت کند.
تشخیص دیابت چگونه است؟
پس از معاینه فیزیکی، بررسی علائم و سابقه سلامتی، پزشک در صورتی که شک به دیابت داشته باشد، برای شما تست بررسی دیابت درخواست میدهد. برای بررسی دیابت، ممکن است پزشک تستهای زیر را درخواست دهد:
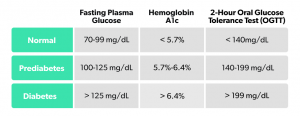
- تست قند خون ناشتا: این تست معمولا صبحها و بعد از یک روزهداری ۸ ساعته (نخوردن و ننوشیدن هیچ چیزی جز آب برای ۸ ساعت) انجام میشود. برای انجام آزمایش، گرفتن نمونه خون لازم است. سپس این نمونه در آزمایشگاه تحت بررسی قرار میگیرد. اگر سطح قند خون مساوی یا بیشتر از ۱۲۶ میلیگرم در دسیلیتر باشد، پزشک درخواست میکند تا تست تکرار شود. دو نوبت قند خون ناشتای بالاتر یا مساوی با ۱۲۶ میتواند نشاندهنده دیابت باشد. قند خون بین ۱۰۰ تا ۱۲۵ نیز به عنوان پیشدیابت در نظر گرفته میشود. قند خون ناشتای کمتر از ۹۹ نیز طبیعی در نظر گرفته میشود.
- تست تحمل گلوکز خوراکی: در جریان این تست، به شما ۷۵ گرم گلوکز خوراکی محلول در آب داده میشود تا میل کنید. این محلول مشابه آب قند است. دو ساعت بعد، میزان قند خون شما اندازه گرفته میشود. در این تست، سطح قند خون ۲۰۰ یا بالاتر نشاندهنده دیابت است.
- تست قند خون تصادفی: این تست، قند خون را در هر زمانی از روز (به صورت تصادفی) اندازهگیری میکند و اینکه چقدر از آخرین وعده غذایی شما گذشته اهمیتی ندارد. قند خون بالای ۲۰۰ در این تست همراه با علائم دیابت، نشاندهنده دیابت است.
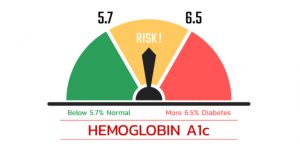
- تست A1C خون: این تست، اطلاعاتی از سطح متوسط قند خون فرد در ۳ ماه گذشته را نشان میدهد. نتیجه به صورت درصد بیان میشود. سطح طبیعی A1C کمتر از ۵.۷ درصد است. سطح بالاتر از آن نشاندهنده بالا بودن قند خون نسبت به اندازه طبیعی است. A1C بین ۵.۷ تا ۶.۵ درصد نشاندهنده وضعیت پرهدیابت و مقادیر بالاتر از ۶.۵ درصد نشاندهنده دیابت است.
آکادمی پزشکان خانواده آمریکا توصیه میکند که غربالگری دیابت تیپ ۲ به عنوان بخشی از ارزیابی خطر بیماریهای قلبی بین ۴۰ تا ۷۰ سالگی در افراد با اضافه وزن و چاقی صورت گیرد. پزشکان نیز باید افراد با قند خون غیر طبیعی را تحت مشاوره رفتاری برای داشتن رژیم غذایی سالم و فعالیت بدنی مناسب قرار دهند.
آیا دیابت قابل پیشگیری است؟
در مورد عوامل خطر ابتلا به دیابت خود، با پزشک مشورت کنید. هر چند ممکن است تغییر تمام عوامل خطر امکانپذیر نباشد، میتوانید با ایجاد تغییراتی، خطر خود را تا حد قابل توجهی کاهش دهید:
- ورزش و کنترل وزن: داشتن فعالیت بدنی و حفظ وزن مناسب میتواند خطر ابتلا به دیابت را کاهش دهد. هر مقدار فعالیت بدنی از نداشتن فعالیت بدنی بهتر است؛ اما حتماً تلاش کنید تا اکثر روزهای هفته حداقل ۳۰ تا ۶۰ دقیقه فعالیت بدنی (به قصد ورزش و نه کارهای روزمره) داشته باشید. البته همیشه قبل از شروع یک برنامه ورزشی، با پزشک خود صحبت کنید.
- رژیم غذایی: داشتن یک رژیم غذایی با چربی، کلسترول و کالری بالا خطر ابتلا به دیابت را افزایش میدهد. رژیم غذایی ناسالم میتواند به چاقی (که خود از عوامل خطر دیابت است) و بیماریهای دیگری منجر شود. یک رژیم غذایی سالم سرشار از فیبرها و حاوی مقدار کمی چربی، کلسترول، نمک و شکر است. علاوه بر این از حجم غذای خود نیز غافل نشوید، مقدار غذایی که میخورید به اندازه نوع غذایی که میخورید اهمیت دارد.
درمان دیابت
مهمترین اقدامی که میتوانید برای جلوگیری از عوارض دیابت انجام دهید، کنترل قند خون است. این کار با درست خوردن، ورزش کردن، حفظ وزن مناسب و در صورت لزوم مصرف داروهای خوراکی یا انسولین، امکانپذیر است:
- رژیم غذایی: رژیم غذایی باید سرشار از کربوهیدرات (قند)های پیچیده (مانند غلات کامل)، میوه و سبزیجات باشد. داشتن حداقل ۳ وعده غذایی در روز و از دست ندادن هیچ وعده غذایی نیز اهمیت دارد. هر روز تقریباً در زمان مشخص و مشابهی غذا بخورید؛ این کار به پایداری سطح انسولین، داروهای خوراکی و قند خونتان کمک میکند. از غذاهای پُر کالری کمخاصیت مانند الکل یا غذاهای سرشار از قند و چربی، دوری کنید.
- ورزش: ورزش کردن به بدن برای استفاده بهتر از انسولین و کاهش قند خون کمک میکند. همچنین داشتن فعالیت بدنی به کنترل وزن، داشتن انرژی بیشتر و بهبود سلامت عمومی بدن نیز کمک میکند و برای سلامت قلب، پایین آمدن سطح کلسترول خون، فشار خون و وزن بدن نیز مفید است. تمام موارد ذکر شده از عوامل خطر ابتلا به حمله قلبی و سکته مغزی است. از پزشک خود در مورد شروع یک برنامه ورزشی مشورت بگیرید.
- حفظ وزن مناسب: کاهش وزن اضافه و حفظ وزن مناسب از ۲ طریق به شما کمک میکند. اول اینکه به بهبود عملکرد انسولین در بدن کمک می کند و دوم با کاهش فشار خون، خطر ابتلا به بیماریهای قلبی را کاهش میدهد.
- مصرف دارو: اگر دیابت با رژیم غذایی، فعالیت بدنی و داشتن وزن مناسب، به تنهایی، کنترل نشود، پزشک تصمیم به تجویز داروهای خوراکی یا انسولین میگیرد. درمان دارویی بیشتر بیماران مبتلا به دیابت نوع ۲، با داروهای خوراکی (و نه انسولین) آغاز میشود. داروهای خوراکی میتوانند موجب افزایش تولید انسولین در بدن شوند و همچنین به بدن برای استفاده بهتر از انسولین تولیدی کمک کنند. در نهایت برای برخی از بیماران لازم میشود تا با پمپ، قلم یا آمپول، انسولین تزریق کنند. همیشه داروها را دقیقاً مطابق با تجویز پزشکتان مصرف کنید. داروهای خوراکی برای هر کسی اثربخش نیست. همچنین داروهای خوراکی برای درمان دیابت نوع ۱ نیز مناسب نمیباشد. در نتیجه درمان با انسولین برای تمام افراد مبتلا به دیابت نوع ۱ و برخی از افراد مبتلا به دیابت نوع ۲، لازم است. اگر تزریق انسولین برای شما لازم است، باید تزریق انسولین به خود را بیاموزید (با سرنگ یا قلم انسولین). پزشک در مورد اینکه کدام دارو و چرا برای شما مناسب است، با شما گفتگو میکند.
پزشک هر ۳ ماه به کمک اندازهگیری A1C وضعیت قند خون شما را میسنجد. همچنین ممکن است پزشک از شما بخواهد تا قند خونتان را خود در منزل و در طول روز اندازهگیری کنید. (خصوصاً اگر انسولین مصرف میکنید و یا پزشک در صدد تنظیم دوز داروهای شما است)

برای انجام این کار، نیاز به یک دستگاه اندازهگیری قند خون دارید. برای گرفتن قند خون کافی است سوزن کوچکی به نوک انگشت خود بزنید و قطره خون خارج شده را با نوار قندی که در دستگاه قرار داده شده تماس دهید.
اگر قند خونتان بسیار پایین باشد ممکن است دچار احساس خستگی، عدم هماهنگی عضلات، تعریق، مشکل در تفکر یا عدم تکلم واضح، گرفتگی عضلانی، احساس غش کردن، رنگ پریدگی، کاهش هوشیاری و یا حتی تشنج شوید. در صورت مشاهده هر کدام از این علائم (اولین نشانهها) یک منبع حاوی قند ساده که قند خونتان را سریع بالا میآورد (مانند شکلات، آبمیوه، شیر و یا کشمش) بخورید یا بنوشید. اگر پس از ۱۵ دقیقه بهتر نشدید یا اندازهگیری قند خون نشان داد که هنوز قند خونتان پایین است، دوباره اقدام به مصرف چیز دیگری که سریعاً قند خون را بالا میآورد، بکنید. همیشه یک خوراکی شیرین همراه خود داشته باشید تا در این موارد بتوانید از آن استفاده کنید.
ممکن است بدون تست دادن، هرگز متوجه بالا بودن قند خون خود نشوید. با این وجود، ممکن است برخی از علائم معمول دیابت مانند تکرر ادرار، تشنگی شدید، تاری دید و احساس خستگی را نیز داشته باشید. برخی از عوامل بدون ارتباط با غذا میتوانند قند خون را بالا ببرند برای مثال عدم مصرف صحیح انسولین، مصرف غذای بیش از حد در یک وعده غذایی، بیماریها، تغییرات هورمونی و استرس.
اگر سطح قند خونتان بسیار بالاست و انسولین مصرف میکنید، ممکن است نیاز به مصرف انسولین سریعالاثر (کوتاه اثر) برای پایین آوردن سریع قند خون خود داشته باشید. میزان انسولین مصرفی مناسب برای پایین آوردن قند خون را پزشک برای شما مشخص میکند.
زندگی با دیابت
با کنترل مناسب دیابت میتوان یک زندگی طبیعی داشت. با این وجود، باید مراقب رژیم غذایی، وزن، فعالیت بدنی و داروهای خود باشید. اگر دیابت خود را کنترل نکنید، سطح قند خونتان بسیار بالا میرود که میتواند به وضعیتهای خطرناکی مانند بیماریهای قلبی و آسیب عصبی و کلیوی منجر شود. (به این موارد، عوارض دیابت گفته میشود)
عوارض دیابت عبارتند از:
نوروپاتی (آسیب عصبی) دیابت:
به این معنی که ارسال پیام به وسیله اعصاب بدن به مغز و سایر نواحی بدن دچار اختلال میشود. ممکن است بیمار حس نواحی خاصی از بدن را از دست بدهد و یا دچار احساس درد، سوزن سوزن شدن و سوزش شود. نوروپاتی در بیشتر موارد پا و ساق پا را تحت تاثیر قرار میدهد تا جایی که ممکن است بیمار متوجه وجود زخم در پای خود نشود. در نتیجه زخم ایجاد شده در پا مورد توجه قرار نمیگیرد و دچار عفونت میشود. در موارد شدید ممکن است پزشک مجبور به قطع پای عفونت کرده شود.
افراد دچار نوروپاتی، ممکن است حتی راه رفتن روی پایی که دچار آسیب مفصلی یا استخوانی شده است را نیز ادامه دهند. این اتفاق میتواند منجر به وضعیتی به نام پای شارکو شود. پای شارکو موجب تورم و ناپایداری در پای آسیب دیده میشود. همچنین میتواند موجب دفورمه شدن و بد شکلی اندام نیز شود.
البته در اکثر موارد این مشکل قابل پیشگیری است. بیمار باید پاهای خود را هر روز بررسی و در صورت مشاهده تورم، قرمزی و احساس گرما در پا، فوراً به پزشک مراجعه کند (این علائم میتواند نشاندهنده پای شارکو باشد). پزشک نیز باید پای شما را به صورت دورهای چک کند. نوروپاتی همچنین میتواند موجب اختلالات نعوظ در مردان و خشکی واژن در زنان شود.
رتینوپاتی (آسیب چشمی) دیابت:
این مشکل به شبکیه چشم آسیب میرساند. شبکیه بخشی از چشم است که به نور حساس است و پیامهای عصبی که به مغز میفرستد، موجب دیدن میشود. دیابت موجب آسیب و ضعیف شدن عروق کوچک شبکیه میشود. هنگامی که عروق شبکیه آسیب ببیند، مایع از درون آن به بیرون نشت میکند و موجب ورم ماکولا میشود. ماکولا بخشی از شبکیه است که به ما توانایی دید دقیق و واضح را میدهد. این ورم و تجمع مایع میتواند موجب تاری دید شود؛ در نتیجه بینایی برای بیمار سخت میشود.
اگر رتینوپاتی بدتر شود میتواند منجر به کوری شود! اگر رتینوپاتی در موارد اولیه کشف شود، لیزر درمانی میتواند آنها را بهبود بخشد یا حداقل پیشرفت آن را آهسته کند.
افراد مبتلا به دیابت باید حداقل سالانه یک بار معاینه چشم شوند. اگر برای بیش از ۲ روز دچار تاری دید بودید، دچار کاهش بینایی ناگهانی در یک یا هر دو چشم شدید، در میدان دید خود نقاط متحرک سیاه یا خاکستری (فلاتر) مشاهده کردید، جرقههای نورانی دیدید و یا در چشم خود احساس درد یا فشار کردید، حتماً به پزشک مراجعه کنید.
نفروپاتی (آسیب کلیوی) دیابت:
نفروپاتی به دنبال آسیب به عروق کلیه ایجاد میشود و نتیجه آن اختلال در کار تصفیه خون کلیهها است. برخی از افراد مبتلا به نفروپاتی، نهایتاً نیاز به انجام دیالیز یا پیوند کلیه پیدا میکنند. در صورت ابتلای همزمان به دیابت و فشار خون بالا، خطر ابتلا به نفروپاتی افزایش مییابد؛ کنترل هر دوی این بیماریها اهمیت ویژهای دارد. وجود پروتئین در ادرار معمولا اولین نشانه نفروپاتی است. به همین دلیل باید ادرار بیمار نیز به صورت سالانه از جهت وجود پروتئین بررسی شود.
بیماریهای قلبی و سکته مغزی:
افراد مبتلا به دیابت در معرض خطر بالاتری برای ابتلا به بیماریهای قلبی و سکته مغزی قرار دارند. این خطر برای افرادی که در کنار دیابت، سیگار هم میکشند، فشار خون بالا و سابقه خانوادگی بیماری قلبی عروقی دارند و یا دچار اضافه وزن هستند، بیشتر نیز هست.
درمان بیماری قلبی در صورت تشخیص زودهنگام راحتتر است؛ در نتیجه مراجعه منظم به پزشک اهمیت دارد. پزشک میتواند برای ردیابی اولین نشانههای بیماریهای قلبی، تستهایی درخواست دهد. این تستها میتواند شامل اندازهگیری سطح کلسترول خون باشد. اگر سطح کلسترول خونتان بالا باشد، پزشک با شما در رابطه با ایجاد اصلاحاتی در سبک زندگی و یا مصرف داروهای پایینآورنده کلسترول صحبت میکند.
هر چه دیابت شما برای مدت طولانیتری خارج از کنترل باشد، آسیب بیشتری به سلامتی شما وارد میشود. به همین دلیل است که درمان مناسب در هر سن و شرایطی اهمیت دارد. حفظ قند خون در نزدیکی سطح ایدهآل میتواند مشکلات حاصل از دیابت را به حداقل برساند یا به تعویق بیاندازد و حتی در مواردی به طور کامل از رخ دادن آنها پیشگیری کند.
سوالاتی که باید از پزشک خود بپرسید:
- چگونه دچار دیابت شدهام؟
- حالا که من مبتلا به دیابت هستم، فرزندان من نیز به آن مبتلا خواهند شد؟
- آیا لازم است تا انسولین مصرف کنم؟
- اگر سابقه خانوادگی ابتلا به دیابت نداشته باشم، باز هم ممکن است مبتلا شوم؟
- حتی اگر تمام اقدامات و توصیهها را به درستی انجام دهم، باز ممکن است دیابت من بدتر شود؟
- آیا میتوان از دیابت بارداری پیشگیری کرد؟
- اگر در طول بارداری دچار دیابت بارداری شوم، بعداً به دیابت نوع ۲ مبتلا خواهم شد؟
- آیا نوزاد متولد از مادر مبتلا به دیابت بارداری، دچار دیابت خواهد شد؟
- چگونه میتوانم بین پای شارکو و نقرس افتراق قائل شوم؟
Resources
National Institute of Diabetes and Digestive and Kidney Diseases: Diabetes
National Institutes of Health, MedlinePlus: Diabetes